Для перегляду доступних досліджень та термінів їх виконання

Що таке терапія, керована даними про антибіотикорезистентність і як вона пов’язана з ІПСШ?
09.02.2024
Інфекції, що передаються статевим шляхом (ІПСШ), пов'язані з 2,3 мільйонами смертей і 1,2 мільйонами випадків раку щороку. ВООЗ закликає усі країни докласти зусиль для зменшення захворюваності відповідно до Глобальні стратегії сектору охорони здоров'я щодо ІПСШ за період 2022–2030 рр.(1).
Бактеріальні ІПСШ рідко призводять до летальних наслідків, але збільшують ризик зараження ВІЛ, персистенції ВПЛ, а також завдають значної шкоди репродуктивному здоров’ю жінок і чоловіків.
Найбільш відомою ІПСШ є хламідіоз. За даними ВООЗ у 2020 році було зареєстровано 129 млн. нових випадків інфікування. Проте сьогодні й інші бактеріальні збудники заслуговують на увагу (2). Зокрема, Neisseria gonorrhoeae, яка незважаючи на багаторічну історію існування і меншу порівняно з Ch.trachomatis розповсюдженість, становить значну проблему для лікування через набуття множинних механізмів стійкості до антибіотиків (3,4). Mycoplasma genitalium, виділена як безумовний урогенітальний патоген лише у 1980 році, є незаслужено менш відомою, позаяк її частота у пацієнтів з урогенітальними скаргами не поступається Ch.trachomatis і перевищує N.gonorrhoeae (3,6).
Гонорея. Що нового в діагностиці і лікуванні?
Частота гонореї в Європейському регіоні продовжує зростати і вже подвоїлась порівняно з історичним мінімумом в 2009 році. За даними ВООЗ, у 2020 році зареєстровано 82,4 млн. нових випадків інфікування N. gonorrhoeae серед дорослих віком від 15 до 49 років (3,4).
Інфекція може проявлятись уретритом, гнійним цервіцитом, запаленням внутрішніх статевих органів або перебігати безсимптомно, що має місце у 50% випадків урогенітального інфікування у жінок і до 15% у чоловіків. Інфікування ротоглотки та прямої кишки перебігає переважно (90%) безсимптомно у обох статей. У зв’язку з цим орофарингеальне та ректальне носійство інфекції є важливим джерелом її розповсюдження.
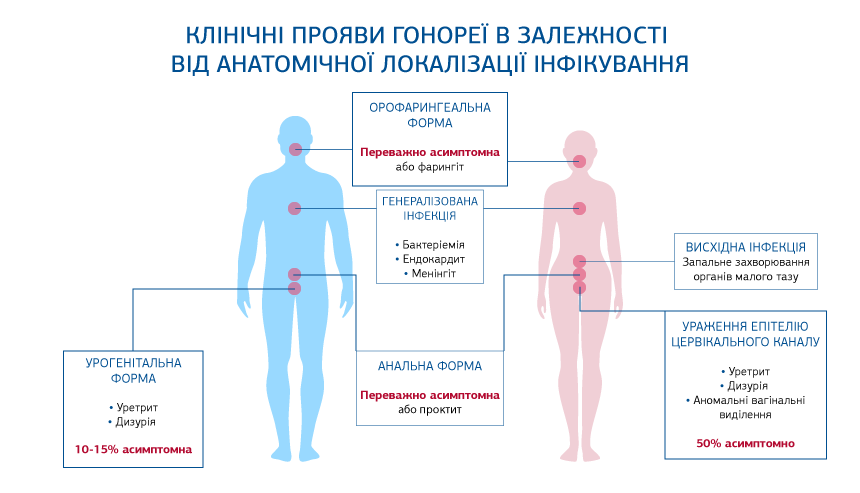
З 2017 року N.gonorrhoeae була внесена до переліку антибіотикорезистентних мікроорганізмів, що становлять загрозу для системи охорони здоров’я. N. gonorrhoeae розвинула резистентність до всіх груп протимікробних препаратів, що застосовувались для її емпіричної монотерапії (5).
В Європі 1% ізолятів N.gonorrhoeae мають резистентність до цефіксиму, а 10% - резистентність до азітроміцину. Тому вибір антибактеріальної терапії на основі даних про антибіотикорезистентність підвищує ефективність терапії і допомагає попередити подальше розповсюдження антибіотикорезистентності (3).
Виявлення мутацій, що формують антибіотикорезистентність
- A2059G та C2611T в гені 23S rRNA;
- S91F в гені гірази A, що відповідають за резистентість до азитроміцину (чутливість - 98%, специфічність - 99% для високої резистентності (MIC>256 mg/L) та ципрофлоксацину (чутливість – 98,2%, специфічність - 98,6%). роводиться молекулярними методами, що мають високу точність. Молекулярні методи оцінки резистентності до цефалоспоринів поки знаходяться в стадії розробки, що обумовлено більшою різноманітністю механізмів і кількістю мутацій (4).
Mycoplasma genitalium. Що нового в діагностиці та лікуванні?
Mycoplasma genitalium - найменша за розмірами бактерія. Вона не має оболонки й існує внутрішньоклітинно. У зв’язку з цим для її лікування придатні лише чотири класи антибіотиків.
Mycoplasma genitalium потребує дуже складних умов культивування та тривалого часу для отримання колоній, тому для діагностики можуть використовуватись лише молекулярні методи.
Зараження цим мікроорганізмом відбувається при безпосередньому контакті слизових оболонок статевих органів.
Найтиповішим клінічним проявом у чоловіків є уретрит. M. genitalium є причиною 20-35% випадків негонококового уретриту у чоловіків і виявляється у 40% випадків персистенції симптомів негонококового уретриту після лікування азитроміцином і доксицикліном. У жінок M. genitalium присутня у 10–25% випадках цервіциту та запальних захворювань органів малого тазу. Також M. genitalium часто виявляєтся в асоціації з іншими ІПСШ (трихомоніаз, хламідіоз) у жінок.
M. genitalium має множинні механізми стійкості до антибіотиків. Це особливо важливо, зважаючи на обмежену кількість класів протимікробних препаратів, які можуть використовуватись для лікування внутрішньоклітинних збудників (тетрацикліни, макроліди, фторхінолони та стрептограміни). У європейському регіоні резистентність зросла:
- до макролідів з 30% у 2015–2017 рр. до 43% у 2018–2021 рр.;
- до фторхінолонів від 7% до 12% у 2018–2021 роках.
Ефективність лікування доксицикліном складає 30-40%, а азитроміцином знизилась з 85% у 2009 році до 67% у 2014 році.
Тому для вибору ефективного антибактеріального препарату рекомендоване визначення маркерів резистентності Mycoplasma genitalium до азитроміцину та моксифлоксацину молекулярними методами. Нижче наведені рекомендації IUSTI (Європейського об’єднання з боротьби зі статевими захворюваннями та ВІЛ), що були створені в 2021 році. В них наведені детальні рекомендації з керованої даними про антибіотикорезистентність терапії M.genitalium (6).
.png)
.png)
.png)
За допомогою мультиплексної полімеразної ланцюгової реакції в реальному часі визначають мутації:
- A247C, G248A, G248T, G259C, G259T та G259A в гені parC, що є маркером резистентності Mycoplasma genitalium до моксифлоксацину
- A2058G, A2058C, A2058T, A2059G, A2059C та A2059T, що є маркером резистентності Mycoplasma genitalium до азитроміцину.
Для діагностики розповсюджених ІПСШ та керованої даними про антибіотикорезистентність терапії лабораторія ДІЛА пропонує високоточні дослідження:
- Скринінг 4 ІПСШ - напівкількісн.
- Гонорея, Neisseria gonorrhoeae, ДНК методом REAL TIME ПЛР - якісн., з визначенням резистентності до азитроміцину та ципрофлоксацину
- Мікоплазмоз, Mycoplasma genitalium, ДНК методом REAL TIME ПЛР – якісн., з визначенням резистентності до азитроміцину
- Мікоплазмоз, Mycoplasma genitalium, ДНК методом REAL TIME ПЛР – якісн., з визначенням резистентності до моксифлоксацину
- Хламідіоз, Chlamydia trachomatis, ДНК методом REAL TIME ПЛР - якісн.
- Трихомоніаз, Trichomonas vaginalis, ДНК методом REAL TIME ПЛР - якісн.
Джерела:
- https://www.who.int/publications/i/item/9789240053779
- Tjahyadi, Dian, et al. "Female urogenital chlamydia: Epidemiology, chlamydia on pregnancy, current diagnosis, and treatment." Annals of Medicine and Surgery 75 (2022): 103448
- Mitjà, Oriol, et al. "Treatment of bacterial sexually transmitted infections in Europe: gonorrhoea, Mycoplasma genitalium, and syphilis." The Lancet Regional Health–Europe 34 (2023).
- Golparian, Daniel, and Magnus Unemo. "Antimicrobial resistance prediction in Neisseria gonorrhoeae: current status and future prospects." Expert Review of Molecular Diagnostics 22.1 (2022): 29-48.
- World Health Organization. Prioritization of pathogens to guide discovery, research and development of new antibiotics for drug-resistant bacterial infections, including tuberculosis. No. WHO/EMP/IAU/2017.12. World Health Organization, 2017
- Jensen, J. S., et al. "2021 European guideline on the management of Mycoplasma genitalium infections." Journal of the European Academy of Dermatology and Venereology 36.5 (2022): 641-650.
| Станьте партнером ДІЛА Вигідна співпраця та професійний розвиток |
Доєднатись |
| Особистий кабінет лікаря Управління профілем та результатами досліджень |
Доєднатись |
| Медична спільнота ДІЛА Обмін досвідом та актуальні медичні новини |
Доєднатись |
*У разі виникнення питань просимо звертатись на гарячу лінію: 0 800 217 887
7:00 - 20:00








