Первинний ВПЛ-скринінг: новий стандарт профілактики раку шийки матки в Україні
15.01.2026
Поряд з цитологічним в Україні регламентовано первинний ВПЛ-скринінг, що дозволяє змінити фокус із виявлення вже наявних уражень на довгострокове прогнозування ризику раку шийки матки.
Зміна парадигми скринінгу
Впровадження Стандарту медичної допомоги «Скринінг раку шийки матки. Ведення пацієнток з аномальними результатами скринінгу та передраковими станами шийки матки» (2024) стало поворотним моментом у підходах до профілактики цієї соціально значущої патології. Поряд із традиційними методами – цитологічним дослідженням (Пап-тест) та ко-тестуванням – в Україні вперше на рівні стандарту запроваджено первинний ВПЛ-скринінг.
Для національної системи охорони здоров’я це новий і подекуди незвичний підхід. У регламентуючих документах 2014 року (Наказ МОЗ України № 236 від 02.04.2014) тестування на вірус папіломи людини ще розглядалося переважно як діагностичний інструмент у жінок із підозрою на дисплазію шийки матки, а не як метод скринінгу. Водночас міжнародний досвід та результати великих популяційних досліджень переконливо свідчать: саме первинний ВПЛ-скринінг є найбільш чутливим інструментом раннього виявлення передракових змін і дозволяє ефективніше запобігати розвитку інвазивних форм захворювання.
Чи дійсно первинний ВПЛ-скринінг ефективніший за цитологічний?
Наявні потужні докази вищої ефективності первинного ВПЛ-скринінгу, порівняно з лише цитологічним. Пап-тест залишається важливим внутрішньоскринінговим тестом (сортування ВПЛ-позитивних випадків).
Докази з клінічних досліджень
Цінність і переваги первинного ВПЛ-скринінгу були доведені результатами масштабних клінічних досліджень, проведених у Нідерландах, Італії, Швеції та Великій Британії з 2004 року. Отримані дані продемонстрували вищу чутливість цього підходу порівняно з первинним цитологічним скринінгом. У 2015 році Управління з контролю за якістю харчових продуктів і лікарських засобів США (FDA) схвалило застосування первинного ВПЛ-скринінгу з 25-річного віку із використанням системи cobas® HPV Test (Roche).
Зміна фокусу: від виявлення до прогнозування
Перехід від первинного цитологічного скринінгу до первинного тестування на ВПЛ є логічним і науково обґрунтованим етапом еволюції уявлень про канцерогенез шийки матки. Такий підхід змінює фокус із фіксації вже наявних диспластичних змін епітелію на можливість їх раннього прогнозування. Це, своєю чергою, розширює можливості своєчасної профілактики, збереження репродуктивного здоров’я та зниження смертності серед жінок. Врешті решт, розуміння ВПЛ статусу є важливим з огляду на те, що вірус вражає не лише епітелій шийки матки, а й піхви, вульви, анального каналу, ротоглотки та статевого члена.

Цифри, що вражають: результати довготривалого спостереження
Вражаючі результати було отримано під час довготривалого спостереження за 176 464 жінками, які брали участь у перших масштабних дослідженнях ефективності первинного ВПЛ-скринінгу:
Група первинного ВПЛ-скринінгу (негативний результат):
- Через 3,5 року: 4,5 випадків інвазивного раку на 100 000 жінок.
- Через 5,5 року: 8,7 випадків на 100 000 жінок.
Група цитологічного скринінгу (висновок NILM):
- Через 3,5 року: 15,4 випадків на 100 000 жінок.
- Через 5,5 року: 36,0 випадків на 100 000 жінок.
Отже, серед жінок із негативним результатом ВПЛ-тесту кумулятивна частота виявлення інвазивного раку шийки матки становила 4,5 на 100 000 через 3,5 року та 8,7 на 100 000 через 5,5 року спостереження. Водночас у групі контролю, де після первинного цитологічного висновку NILM продовжувався лише цитологічний скринінг, інвазивний рак було діагностовано у 15,4 та 36,0 на 100 000 жінок через 3,5 та 5,5 року відповідно. Таким чином, через 5,5 року спостереження частота випадків раку шийки матки в групі первинного ВПЛ-скринінгу була майже у 4 рази нижчою, ніж у групі цитологічного скринінгу, що переконливо підтверджує його довготривалу прогностичну цінність.
Дослідження ATHENA: переконливі докази
Ключове дослідження ATHENA переконливо продемонструвало, що первинне ВПЛ-тестування має суттєво вищу чутливість у виявленні CIN3+ порівняно з ізольованим цитологічним скринінгом у жінок віком від 25 років. Особливо високий абсолютний ризик розвитку CIN2+ і CIN3+ спостерігається у жінок, інфікованих ВПЛ 16-го типу, що підкреслює прогностичну цінність генотипування. Також було показано, що первинний ВПЛ-скринінг у жінок віком ≥25 років є не менш ефективним у виявленні CIN3+, ніж так звана «гібридна стратегія», яка передбачає цитологічний скринінг у віці 25–29 років і ко-тестування у жінок віком ≥30 років.
Диявол в деталях. Вимоги до ВПЛ-тестів. Якісний чи кількісний?
Згідно з СМД №1057, для скринінгу мають використовуватись виключно FDA-схвалені системи з обов’язковим окремим генотипуванням 16 та 18 типів. Наразі в Україні цим вимогам повністю відповідає методика cobas® HPV Test (Roche). Кількісна оцінка ВПЛ не використовується в скринінгу і менеджменті патології шийки матки з низки причин
В Україні, відповідно до СМД №1057 від 18.06.24 , первинний ВПЛ-скринінг визначений як одна зі стратегій скринінгу раку шийки матки:
- Для жінок віком від 25 до 35 років – кожні 5 років.
- Для жінок віком від 35 до 65 років – з інтервалом 10 років.
Стандарт чітко регламентує, що для проведення такого виду скринінгу можуть використовуватися виключно тест-системи, схвалені FDA, які забезпечують сортувальне генотипування з окремим визначенням ВПЛ 16 та 18 типів.
На сьогодні в Україні доступна лише одна методика, що повністю відповідає зазначеним вимогам: cobas® HPV Test (Roche) -ВПЛ, 14 генотипів, схвалений FDA, з ідентифікацією 16, 18 типів – якісний. Саме ця методика використовується в ДІЛА для проведення первинного ВПЛ-скринінгу відповідно до чинного Стандарту. Застосування валідованих тест-систем дозволяє забезпечити відтворюваність результатів і є необхідною умовою для подальшого клінічного маршруту пацієнток.
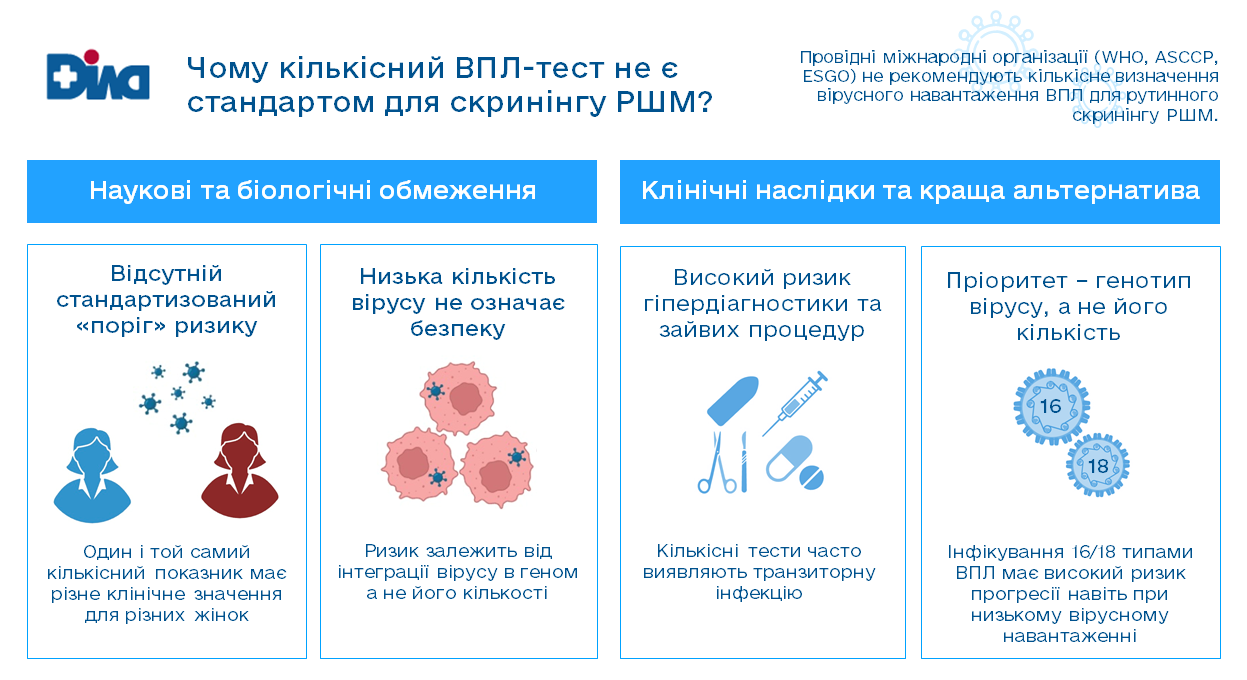
Чому не кількісне визначення?
Кількісне визначення ВПЛ (оцінка вірусного навантаження) не застосовується в рутинному скринінгу раку шийки матки з низки причин. Це пов’язано з тим, що клінічна цінність вірусного навантаження не доведена:
- Не використовується для стратифікації ризику.
- Не впливає на тактику ведення пацієнтки.
- Не лежить в основі жодних лікувальних рішень.
Це подібно до того, як кількісне визначення збудників, зокрема Neisseria gonorrhoeae чи Trichomonas vaginalis, не визначає тактику лікування відповідних інфекцій:
- Не існує науково обґрунтованого порогового значення, яке б чітко відокремлювало низький і високий ризик.
- Показник істотно залежить від техніки забору матеріалу та біологічних особливостей жінки.
Водночас розвиток передракових змін і раку визначається не кількістю вірусу, а його поведінкою в клітині: при інтеграції ДНК ВПЛ у геном клітини вірусне навантаження може бути низьким, але ризик малігнізації – максимальним, тоді як високе навантаження часто відповідає тимчасовій інфекції. Саме тому міжнародні рекомендації роблять акцент не на «скільки» вірусу, а на «який» це тип (передусім ВПЛ 16/18) та на поєднанні ВПЛ-тестування з цитологічним контролем, що дозволяє уникнути гіпердіагностики й невиправданої тривоги.
Чому не лише ВПЛ 16/18?
Визначення лише ВПЛ 16/18 типів суттєво обмежує клінічну інформативність дослідження, оскільки не відображає повного спектра онкогенного ризику. Такий підхід може призводити до недооцінки ризику розвитку патології шийки матки, адже інші високоонкогенні типи ВПЛ також мають клінічне значення.
ДІЛА – ваш надійний партнер в скринінгу раку шийки матки за будь-якою стратегією
У разі виявлення позитивного результату первинного ВПЛ-скринінгу Стандарт передбачає обов’язкове проведення сортувального цитологічного дослідження (Пап-тесту) незалежно від визначеного генотипу ВПЛ. Можливість дозамовлення Пап-тесту методом рідинної цитології з біоматеріалу, відібраного для ВПЛ-скринінгу, протягом 30 днів дозволяє:
- оптимізувати скринінговий процес;
- зменшити кількість повторних візитів;
- мінімізувати часові витрати для пацієнтки.
ДІЛА забезпечує всі виді скринінгу раку шийки матки відповідно до чинного Стандарту.
| Схвалені методики |
|
| Професійна команда |
|
| Стандартизація |
|

Джерела
- Bulkmans, Nicole W J et al. “POBASCAM, a population-based randomized controlled trial for implementation of high-risk HPV testing in cervical screening: design, methods and baseline data of 44,102 women.” International journal of cancer vol. 110,1 (2004): 94-101. doi:10.1002/ijc.20076
- Elfström, K Miriam et al. “Long term duration of protective effect for HPV negative women: follow-up of primary HPV screening randomised controlled trial.”BMJ (Clinical research ed.) vol. 348 g130. 16 Jan. 2014, doi:10.1136/bmj.g130
- Ronco, Guglielmo et al. “The New Technologies for Cervical Cancer Screening randomised controlled trial. An overview of results during the first phase of recruitment.” Gynecologic oncology vol. 107,1 Suppl 1 (2007): S230-2. doi:10.1016/j.ygyno.2007.07.021
- Wright, Thomas C Jr et al. “The ATHENA human papillomavirus study: design, methods, and baseline results.” American journal of obstetrics and gynecology vol. 206,1 (2012): 46.e1-46.e11. doi:10.1016/j.ajog.2011.07.024
- Koliopoulos G, Nyaga VN, Santesso N, Bryant A, Martin‐Hirsch PPL, Mustafa RA, Schünemann H, Paraskevaidis E, Arbyn M. Cytology versus HPV testing for cervical cancer screening in the general population. Cochrane Database of Systematic Reviews 2017, Issue 8. Art. No.: CD008587. DOI: 10.1002/14651858.CD008587.pub2. Accessed 19 November 2025.