Для перегляду доступних досліджень та термінів їх виконання

Діагностика міокардиту після COVID-19: алгоритм та нові підходи
22.12.2021
Ураження міокарда досить часто зустрічається у пацієнтів з COVID-19, їхня частка, за даними різних авторів, становить від 15% до 27% випадків, а патологічні зміни у вигляді запальних та фібротичних змін міокарду, виявлених за допомогою МРТ серця з контрастуванням гадолінієм, спостерігаються у 50-60% випадків і пов'язані з більш високим рівнем смертності. Так серед хворих, які помирають від COVID-19, ураження серця виявляється у 50% випадків, при цьому 7% з них помирають від гострої серцевої недостатності (СН) і кардіогенного шоку.
Про сучасні методи та підходи до діагностики міокардиту розповіла Тітова Н.С. к.мед.н, старший науковий співробітник відділу некоронарних хворіб серця та ревматології ДУ «Національного наукового центру «Інститут кардіології імені акад. М.Д. Стражеска» НАМН України, співробітниця ДІЛА під час Національного конгресу «Серце та судини», що проходив у змішаному форматі з 4 по 7 листопада. Конгрес відбувся за сприяння Всеукраїнської антигіпертензивної асоціації, Ужгородського національного університету, Національного інституту хірургії та трансплантології імені О.О. Шалімова НАМН України, ГО «Міжнародної асоціації медицини» та за участі іноземних гостей.
Комбінація клінічних симптомів та наявність прозапальних біомаркерів має важливе значення для діагностики міокардиту у пацієнтів з COVID-19. Виявлення підвищення сироваткового високочутливого тропоніну І (hs-TnI) допомагає в діагностиці ураження серця, зв'язок з високим рівнем С-реактивного білка, прокальцитоніну, попередника мозкового натрійуретичного пептиду (NT-proBNP) і більш низькою кількістю лімфоцитів дозволяє припустити, що важкість запалення і ураження серця, пов'язані з пошкодженням міокарда (2020 ESC. Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation). Однак, також не можна виключити міокардит при низькому рівні тропоніну І. Додатково слід визначати рівень лактату (ЛДГ) та інших запальних маркерів (ШОЕ, СРБ) в сироватці крові, NT-proBNP/BNP, які часто підвищуються при гострому міокардиті у пацієнтів з CОVID-19 [2].
В кардіологічній практиці з кожним роком набувають цінність рекомендації з використання біологічних маркерів для діагностики гострої кардіальної патології та СН з урахуванням доказової бази. Так, для проведення диференційної діагностики відповідно до рекомендацій Європейського товариства кардіологів (ESC) 2020 р. необхідно використовувати валідовані алгоритми прискореної діагностики гострого коронарного синдрому (ГКС) без елевації сегмента SТ при використанні алгоритму протоколу 0/1 година за допомогою hs-TnI, щоб розпочати належну науково обґрунтовану терапію [1].
Якщо рівень hs-TnI підвищений при першому вимірі викликаний ішемічною хворобою серця, хронічною СН, нестабільною стенокардією чи іншими причинами, то при серійних вимірах рівні hs-TnI підвищуватися не повинні. Підвищення рівня hs-TnI (в діапазоні вище 99 процентилю) при серійних вимірах чітко вказує на активне міокардіальне пошкодження з некрозом [5].
Слід відмітити, що у пацієнтів із застійною СН висока сироваткова концентрація hs-TnI – це корисний прогностичний предиктор, незалежний ні від зниженої фракції викиду лівого шлуночка, ні від рівнів BNP, що свідчить про те, що підвищені концентрації hs-TnІ відображають розвиток пошкодження міокарду [3].
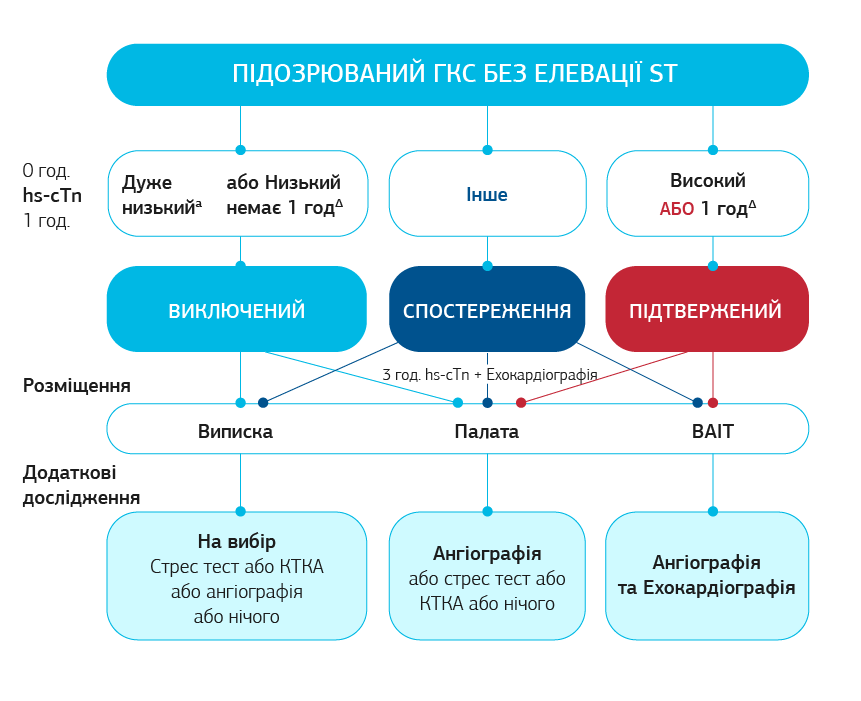
Рис. 1. 2020 ESC. Алгоритм виключення гострого коронарного синдрому без елевації ST за допомогою аналізу високочутливого тропоніну (hs-cTn)
Станом на сьогодні дослідження на високочутливий тропонін в Україні доступні лише в приватних медичних лабораторіях, серед яких таку можливість забезпечує ДІЛА.
Дослідження в ДІЛА виконуються на Access hs-TnI за допомогою аналізатора BECKMAN COULTER, який має суттєві переваги:
- Коефіцієнт варіації становить (CV) ≤ 10% на рівні 99-го відсотка верхньої референсної межі (URL).
- Визначає раніше недетектовані рівні кардіального тропоніну, завдяки чому можлива більш рання діагностика ішемії та ушкодження міокарда.
- Допомагає більш точно визначати підвищення та (або) зниження рівня тропоніну для покращення діагностики гострого інфаркту міокарду.
- Сприяє зниженню ймовірності помилкової діагностики та класифікації пацієнта у відділенні невідкладної допомоги.
- Дозволяє отримати абсолютні значення дельта, які можуть підвищити клінічну специфічність та позитивну прогностичну значимість (PPV) тесту hs-TnI, тому його можна використовувати для прискореної виписки пацієнта.
Визначені нові референтні значення hs-TnI:
- Чоловіки – ˂ 57,27 пг/мл;
- Жінки - ˂ 36,99 пг/мл
Які інструментальні методи діагностики використовують при міокардиті?
Методом першої лінії діагностики є стандартна трансторакальна ехокардіографія (ЕхоКГ) з допплерографією, що дозволяє діагностувати ураження міокарду, перикарду і клапанів серця. Глобальний гіпокінез ЛШ, порушення його регіонарної скоротливості, а також дилатація лівих відділів серця — основні ознаки ураження міокарду. Додаткові діагностичні можливості пропонує також методика ультразвукової візуалізації – спекл-трекінг ЕхоКГ, яка дозволяє оцінити скоротливу функцію серця за рахунок визначення глобальної та локальної систолічної деформації міокарду лівого шлуночку, особливоу осіб зі збереженою фракцією викиду лівого шлуночка.
Магнітно-резонансна томографія (МРТ) - цінний метод діагностики міокардиту. Критерії Lake Louise для МРТ серця забезпечують високу діагностичну точність і надійність для діагностики міокардиту зі специфічністю 91% і чутливістю 67% [2].
Діагностичні критерії міокардиту для МРТ консенсусу «Lake Louise Criteria»
Згідно рекомендацій міжнародної робочої групи експертів з МРТ-діагностики міокардиту, виділено 3 діагностичних критерії захворювання:
- Локальне або дифузне посилення інтенсивності міокарда на Т2-зважених зображеннях.
- Збільшення відношення інтенсивності раннього Т1-сигналу від міокарду до сигналу від скелетних мязів (≥2,0).
- Візуалізація як мінімум однієї зони з підвищеним накопиченням гадолінію на відстрочених Т1-зважених зображеннях, що може свідчити про наявність некротичних або фібротичних змін міокарду.
В умовах клінічно підозрюваного міокардиту МРТ підтверджують запалення міокарда, якщо присутні принаймні 2-а з вказаних критеріїв. У разі підтвердження 1-го критерію та клінічно наявних симптомів міокардиту, рекомендовано повторне проведення МРТ серця через 1-2 тижні після ініціального дослідження при збереженні симптоматики.
Нарешті, ендоміокардіальна біопсія, яка визнана золотим стандартом діагностики міокардиту, однак його не завжди можливо проводити в клінічних умовах. Результати ендоміокардіальної біопсії включають неішемічний некроз і інфільтрати мононуклеарних клітин міоцитів. Слід зазначити, що тільки в 4,8% хворих за допомогою ПЛР тесту була підтверджена наявність РНК SARS-COV-2 в міокарді.
Таб. 1. Діагностичний алгоритм виявлення клінічно підозрювального міокардиту [3]
|
Критерій |
Характеристика |
Чутливість |
|
Клінічна картина |
Гострий або новий початок болю в грудях, задишка, ознаки ліво- та/або правошлуночкової серцевої недостатності та/або аритмії |
Низька |
|
Обов’язкові діагностичні дослідження |
||
|
ЕКГ |
Поява та динамічні зміни ST та зубця Т, включаючи псевдоінфарктну елевацію ST, шлуночкова тахікардія, або фібриляція шлуночків, асистолія, ФП, патологічні Q, низький вольтаж ЕКГ, часта екстрасистолія, суправентрикулярна тахікардія |
Висока |
|
Лабораторні дослідження |
Підвищення рівня тропонінів з динамічними змінами, що узгоджуються з некрозом міокарда. ЗАК, лейкоцитарна формула для виключення еозинофілії |
Середня |
|
Ехокардіографія |
Поява структурного та функціонального порушень лівого та правого шлуночка неясного генезу, регіональні або глобальні порушення скоротливості, систолічної чи діастолічної функції серця з дилатацією шлуночків, потовщенням стінок шлуночків, перикардіальним випотом, тромбами у порожнинах шлуночків або без таких, що не пояснюються іншими станами |
Висока |
|
МРТ |
Виявлення набряку, запалення та фіброзу, кількісна оцінка та локалізація за допомогою картування Т1 та Т2, оцінка позаклітинного об’єму та LGE |
Висока |
|
Додаткові діагностичні дослідження |
||
|
КВГ або МСКТ коронарних судин |
Виключає значну ІХС або ГКС при клінічно підозрюваному міокардиті |
Висока |
|
Ендоміокардіальна біопсія |
Для діагностики та показань до імуносупресивної терапії |
Середня |
|
Серцева ПЕТ |
Для пацієнтів, які не можуть пройти МРТ з підозрою на системне аутоімунне захворювання або серцевий саркоїдоз |
Низька |
|
Додаткове лабораторне дослідження |
|
Середня |
Сучасні клінічні рекомендації Європейського товариства кардіологів, Американського коледжу кардіологів/Американської асоціації серця та Американської асоціації з серцевої недостатності надають великого значення вдосконаленню методів ранньої діагностики, профілактики й індивідуалізованого лікування СН [3]. Передбачається, що біологічні маркери, які відбивають різні патофізіологічні стадії СН, зберігають своє значення як потужний інструмент діагностики гострої та хронічної СН, стратифікації пацієнтів у групи високого ризику виникнення та прогресування СН, а також в якості ймовірного предиктора ефективності лікування СН. Відповідно до рекомендацій Європейського товариства, що були прийняті в цьому році, був запропонований алгоритм діагностики СН, де для підтвердження діагнозу можна використовувати рівень мозкового натрійуретичного пептиду (BNP) та його попередника при наявності відповідних скарг навіть до проведення інструментальних методів обстеження, зокрема ЕхоКГ (Рис. 2). Це дослідження є важливим особливо для сімейних лікарів при неможливості проведення ехокадіографії або ж для пацієнтів з міокардитом, у яких фракція викиду перевищує 50%.
BNP/NT-proBNP у плазмі крові рекомендовано використовувати як початковий діагностичний тест у пацієнтів із симптомами, що вказують на СН. Підвищені концентрації підтверджують діагноз СН, корисні для прогнозування і можуть визначити подальшу тактику діагностики.
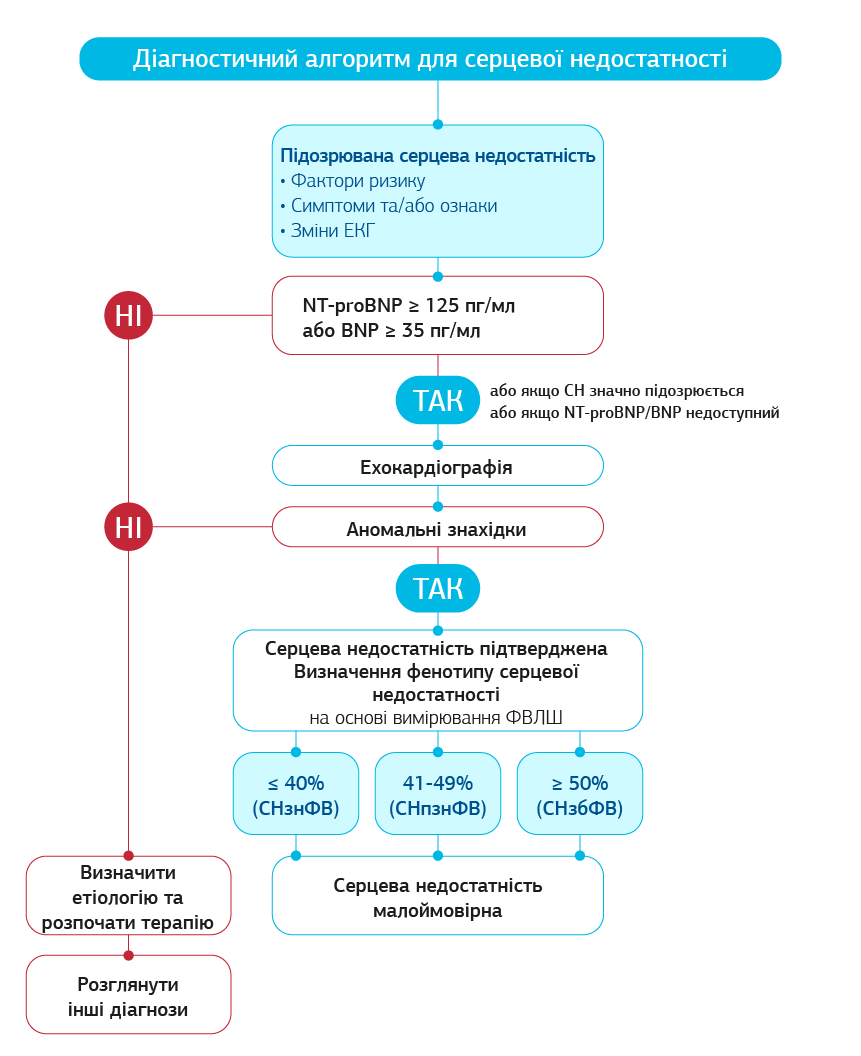
Рис. 2. 2021 ESC. Алгоритм діагностики серцевої недостатності
*Відповідно до 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure
Примітка: СН – серцева неостатність; СНзнФВ – СН зі зниженою фракцією викиду лівого шлуночка (ФВЛШ); СНпзнФВ – СН з помірно зниженою ФВЛШ; СНзбФВ - СН зі збереженою ФВЛШ.
Однак, слід зазначити, що існує багато причин підвищеного рівня BNP/NT-proBNP, які можуть знизити їх діагностичну точність. Ці причини включають фібриляцію передсердь, збільшення віку, гостре або хронічне захворювання нирок. І навпаки, концентрації BNP/NT-proBNP можуть бути непропорційно низькими у пацієнтів з ожирінням.
У липні 2021 року ДІЛА перейшла на визначення NT-proBNP на базі аналізатора Atellica (реагенти Siemens), що дозволяє підвищити діагностичну точність дослідження:
- Atellica має дуже низький коефіцієнт варіації (CV) - стандартне відхилення, виражене у відсотках від середнього значення (2,85 на концентрації 166; 2,72 на концентрації 500).
- Низький коефіцієнт варіації корелює з високим коефіцієнтом відтворюваності, тобто з високою точністю дослідження.
- База Atellica чітко відстежує термін придатності реагенту, не дозволяючи використання при його перевищенні.
- Це біотин-незалежна методика (біотин в концентрації ≥75 нг/мл).
- Тест-система дослідження NT-proBNP пройшла міжнародний контроль якості.
Використані джерела
- Collet J-P., Thiele H,, Barbato E. et al. 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: The Task Force for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation of the European Society of Cardiology // Europ. Heart J., Volume 42, Issue 14, 7 April 2021, Pages 1289–1367, https://doi.org/10.1093/eurheartj/ehaa575.
- Kotecha T., Knight D.S., Razvi Y., Kumar K., Vimalesvaran K. Patterns of myocardial injury in recovered troponin-positive COVID-19 patients assessed by cardiovascular magnetic resonance // Europ. Heart J. – 2021. –Vol. 42(19). – P. 1866–1878. https://doi.org/10.1093/eurheartj/ehab075.
- McDonagh T.A., Metra M., AdamoM. et al. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: Developed by the Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC) With the special contribution of the Heart Failure Association (HFA) of the ESC // Europ. Heart J., Volume 42, Issue 36, 21 September 2021, Pages 3599–3726, https://doi.org/10.1093/eurheartj/ehab368.
- Sawalha K., Abozenah M., Kadado A.J., Battisha A., Al-Akchar M., Salerno C., Hernandez-Montfort J., Islamb A.M. Systematic Review of COVID-19 Related Myocarditis: Insights on Management and Outcome // Cardiovasc. Revasc. Med. – 2021. – Vol. 23. – P. 107–113. https://doi: 10.1016/j.carrev.2020.08.028
- Thygesen K., Alpert J.S., Jaffe A.S., Chaitman B.R. et al. ESC Scientific Document Group. Fourth universal definition of myocardial infarction // Europ. Heart J., Volume 40, Issue 3, 14 January 2019, Pages 237–269, https://doi.org/10.1093/eurheartj/ehy462.