Для перегляду доступних досліджень та термінів їх виконання

Гінекологічні наслідки інсулінорезистентності
13.10.2023
Під інсулінорезистентністю (ІР) слід розуміти недостатню біологічну відповідь клітин на дію інсуліну при його достатній концентрації у крові. В періоді статевого дозрівання та під час вагітності ІР є фізіологічним явищем. У той же час у світі від 15,5% до 46,5% дорослих людей мають інсулінорезистентність як патологію, що призводить до кардіометаболічних захворювань, інвалідизації та передчасної смерті (Yun, Jae-Seung, and Seung-Hyun Ko. "Current trends in epidemiology of cardiovascular disease and cardiovascular risk management in type 2 diabetes." Metabolism 123 (2021).
Близько 92% осіб із цукровим діабетом 2 типу (ЦД2) на початку мають ІР, яка може тривати 20-30 років до розвитку розгорнутої клінічної картини ЦД2 (Dobrescu, Ruxandra. "Oxford Textbook of Endocrinology and Diabetes." Acta Endocrinologica (Bucharest) 17.2 (2021)).
Проте своєчасний вплив на ІР важливий не лише для попередження ЦД2 і метаболічного синдрому, адже ІР відіграє важливу роль у багатьох порушеннях жіночої репродуктивної сфери.
Фактори ризику та причини інсулінорезистентності
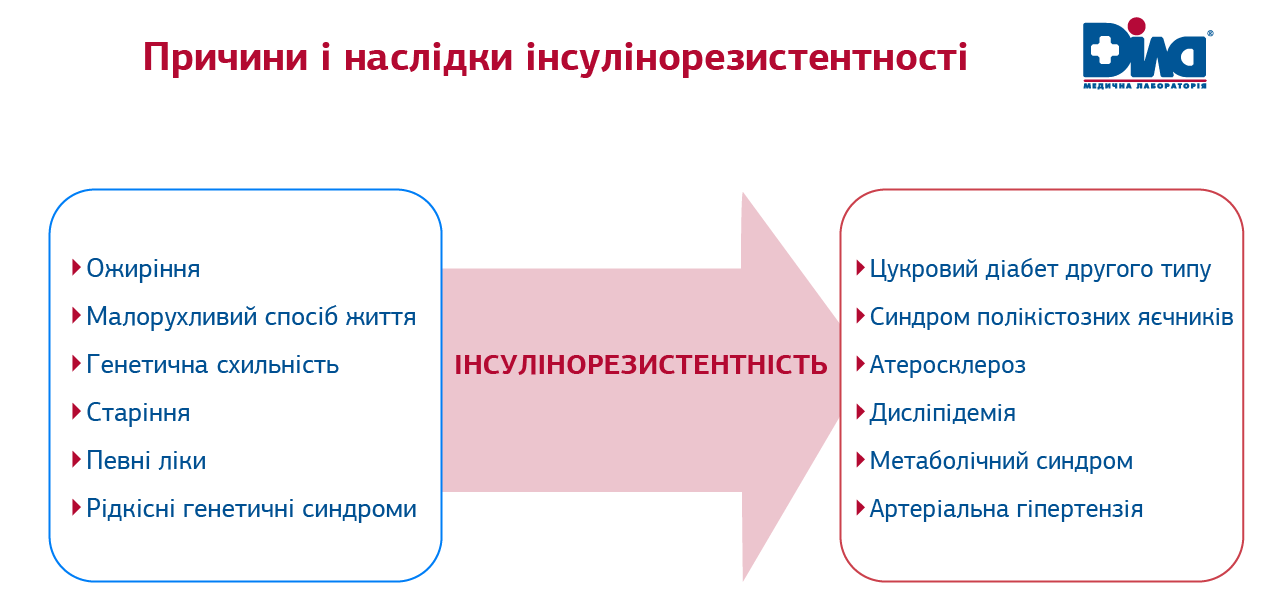
Більшість випадків ІР пов’язані безпосередньо з малорухливим способом життя та так званим західним типом харчування, що характеризується надлишком простих вуглеводів і дефіцитом харчових волокон. Цим пояснюється і значний зв’язок ІР з надлишковою вагою/ожирінням і вісцеральним ожирінням, що визначається збільшеною окружністю талії. Проте відсутність надлишкової ваги не виключає можливість ІР. Ранній розвиток ІР у осіб без класичних факторів ризику може бути наслідком рідкісних генетичних синдромів, при яких має місце дефект структури інсуліну або його рецепторів, а також інших гормональних розладів. Ризик ІР підвищується за наявності в сімейному анамнезі ЦД2 та метаболічного синдрому – це пояснюється не лише генетичною схильністю, а й епігенетичними факторами та сімейними звичками, умовами, в яких виховувалась людина.
Зростанню поширеності ІР сприяють також так звані обесогенні речовини оточуючого середовища (environmental obesogens) (Dobrescu, Ruxandra. "Oxford Textbook of Endocrinology and Diabetes." Acta Endocrinologica (Bucharest) 17.2 (2021)). Це створені людиною хімічні сполуки, що широко використовуються в промисловості та сільському господарстві, і які здатні впливати на функцію жирових клітин та ендокринну регуляцію енергетичного гомеостазу (3).
Значення інсулінорезистентності для жіночого здоров’я
ІР супроводжується підвищенням рівня інсуліну (гіперінсулінемією). Ожиріння пов’язане з підвищеним ризиком розвитку деяких видів раку, зокрема ендометрію та молочної залози. Є докази того, що гіперінсулінемія є специфічним фактором цього ризику. (Heindel, Jerrold J., and Bruce Blumberg. "Environmental obesogens: mechanisms and controversies." Annual review of pharmacology and toxicology 59 (201).
Інсулін не є канцерогеном, але може сприяти росту злоякісних вогнищ шляхом стимуляції клітинної проліферації та зниження клітинного апоптозу. Ці ефекти опосередковуються двома шляхами:
- через сигнальні шляхи інсулінового рецептора;
- шляхом прямої взаємодії з рецептором інсуліноподібного фактору росту-1 (Srinivasan, Mirra, et al. "A systematic review: Does insulin resistance affect the risk and survival outcome of breast cancer in women?" Cureus 14.1 (2022)).
Ожиріння й ІР впливають на функцію яєчників. Існує зв’язок між ожирінням і зниженням фертильності, невиношуванням вагітності та ускладненим її перебігом: гестаційний діабет, прееклампсія, затримка розвитку плода, передчасні пологи (Hernandez, Adrian V., et al. "Insulin resistance and endometrial cancer risk: A systematic review and meta-analysis." European journal of cancer 51.18 (2015).
Гінекологічною патологією, для якої ІР має особливе значення, є синдром полікістозних яєчників (СПКЯ).
СПКЯ – історія, що обертається навколо інсулінорезистентності
СПКЯ за сучасними діагностичними критеріями присутній у 11-18% популяції. Це складний нейроендокринний синдром, що впливає не лише на репродуктивну функцію жінки, а й на метаболізм, психічне здоров’я й онкологічні ризики жінки впродовж всього життя.
Діагноз СПКЯ встановлюється за умови виключення інших причин ановуляції та гіперандрогенії за наявності щонайменше 2-х із 3-х критеріїв:
- олігоановуляція;
- гіперандрогенія;
- полікістозний морфотип яєчників.
.png)
Причини СПКЯ до кінця не вивчені, але доведено, що в основі патології лежить порушення роботи генів, відповідальних за фолікулогенез, роботу гіпоталамуса та гіпофіза і реалізацію ефектів інсуліну.
Також доведено, що у жінок з СПКЯ значно вищі, порівняно із загальною популяцією, ризики метаболічного синдрому, стеатотичної хвороби печінки (раніше неалкогольна жирова хвороба печінки), ЦД2, дисліпідемії й атеросклерозу. Ці ризики мають значну позитивну кореляцію з надлишком жирової тканини. Більш ніж 50% жінок з СПКЯ мають ожиріння та надлишок вісцерального жиру, але метаболічні ризики актуальні і для жінок з СПКЯ із нормальною вагою (7).
Чому ж ІР так важлива при СПКЯ?
Дослідженнями останніх років доведено, що більшість жінок з СПКЯ мають генетично детерміновані порушення реалізації ефектів інсуліну в м’язах, жировій тканині та печінці: за даними високоточних методів оцінки чутливості до інсуліну 70% жінок з СПКЯ без ожиріння та 95% з ожирінням мають ІР. Гіперінсулінемія й ІР відіграють важливу роль у порушенні дозрівання фолікулів, надмірному синтезі андрогенів яєчниками та збільшенні вільної фракції тестостерону за рахунок зниження синтезу печінкою секс-стероїдзв’язуючого глобуліну (7).
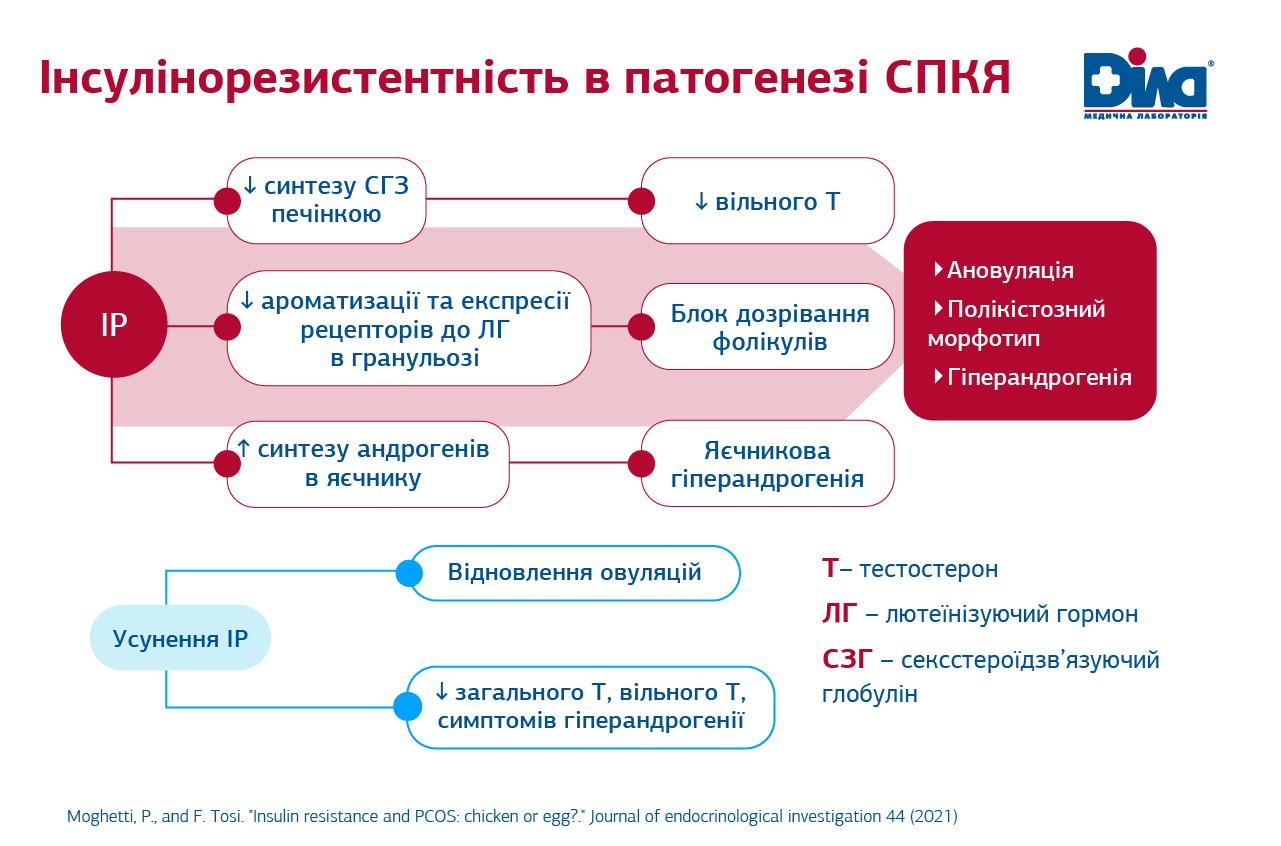
Високі рівні андрогенів при СПКЯ поглиблюють ІР через дисфункцію жирової тканини, розвиток жирової інфільтрації печінки, вплив на апетит і харчову поведінку, тощо.
Таким чином, ІР та інші гормональні порушення при СПКЯ міцно та складно взаємопов’язані. Вплив на ІР через модифікацію способу життя (дієта та фізична активність) і медикаментозно (препарати, що підвищують чутливість тканин до інсуліну) не лише знижує ризики кардіометаболічних ускладнень у майбутньому, а й сприяє відновленню овуляції та зниженню симптомів гіперандрогенії.
Коли і як у жінки слід запідозрити інсулінорезистентність?
Специфічних симптомів ІР небагато. Одним із них є чорний акантоз (acantosis nigricans) – темні бархатисті ділянки шкіри в місцях тертя (аксилярні ділянки, пах, шия). Проте відсутність чорного акантозу не виключає наявності ІР.
ІР високо ймовірна у жінок з прогресуючою надлишковою вагою, особливо в поєднанні з аномальними матковими кровотечами, субфертильністю й іншими репродуктивними розладами, жінок у періоді менопаузального переходу.
За оновленими в 2023 році міжнародними рекомендаціями, заснованими на доказах, при встановленні діагнозу СПКЯ у жінки незалежно від маси тіла має бути оцінений глікемічний профіль, проведений скринінг на наявність порушення толерантності до глюкози. В подальшому ці показники мають регулярно перевірятись з частотою, що залежить від попередніх результатів та динаміки маси тіла (Gautam, Divya, et al. "The challenges of obesity for fertility: A FIGO literature review." International Journal of Gynecology & Obstetrics 160 (2023).
.png)
За допомогою яких обстежень діагностують інсулінорезистентність?
У клінічній практиці для діагностики ІР, порушення толерантності до глюкози, діабету та переддіабету використовуються дослідження:
-
Комплекс №230 "Індекс HOMA (глюкоза (венозна кров) х Інсулін /22,5)"
-
Глюкозо-толерантний тест з 75г глюкози, плазма венозної крові
Поєднання цих тестів дозволяє діагностувати ІР в складних випадках.
Індекс НОМА також входить до комплексу №406 "Оцінка синдрому полікістозних яєчників", який дозволяє провести всебічне обстеження жінки при підозрі на СПКЯ, та в шаблон Моніторинг метаболічних ризиків при СПКЯ (в особистому кабінеті лікаря).
Джерела інформації:
- Yun, Jae-Seung, and Seung-Hyun Ko. "Current trends in epidemiology of cardiovascular disease and cardiovascular risk management in type 2 diabetes." Metabolism 123 (2021)
- Dobrescu, Ruxandra. "Oxford Textbook of Endocrinology and Diabetes." Acta Endocrinologica (Bucharest) 17.2 (2021)
- Heindel, Jerrold J., and Bruce Blumberg. "Environmental obesogens: mechanisms and controversies." Annual review of pharmacology and toxicology 59 (201
- Srinivasan, Mirra, et al. "A systematic review: Does insulin resistance affect the risk and survival outcome of breast cancer in women?" Cureus 14.1 (2022)
- Hernandez, Adrian V., et al. "Insulin resistance and endometrial cancer risk: A systematic review and meta-analysis." European journal of cancer 51.18 (2015)
- Gautam, Divya, et al. "The challenges of obesity for fertility: A FIGO literature review." International Journal of Gynecology & Obstetrics 160 (2023)
- Teede, Helena J., et al. "Recommendations from the 2023 international evidence-based guideline for the assessment and management of polycystic ovary syndrome." European journal of endocrinology 189.2 (2023)