Для перегляду доступних досліджень та термінів їх виконання

Нове Європейське керівництво щодо ведення інфекцій, спричинених Chlamydia trachomatis: сучасні підходи до діагностики та лікування
15.05.2025
У березні 2025 року Міжнародна спілка з боротьби з інфекціями, що передаються статевим шляхом (IUSTI), опублікувала оновлене Європейське керівництво щодо ведення інфекцій, спричинених Chlamydia trachomatis 1. Пропонуємо вашій увазі огляд ключових положень цього документа для оптимізації діагностики та лікування хламідійної інфекції у вашій клінічній практиці.
Етіологія та патогенез
C. trachomatis є однією з найпоширеніших ІПСШ у світі. Як облігатний внутрішньоклітинний мікроорганізм, вона представлена трьома біоварами (різновидами з різною біологічною активністю), що поділяються на 15 сероварів (різновиди за антигенною структурою).
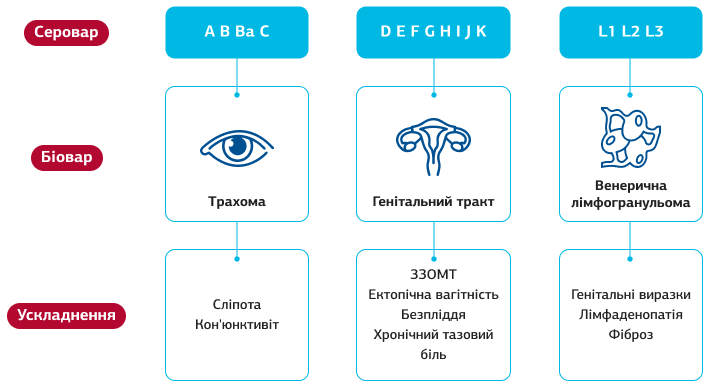

Адаптовано з Chlamydia trachomatis: Cell biology, immunology and vaccination, Sam M. Murray, Paul F. McKay, Vaccine, 202121
Критичними особливостями хламідійної інфекції є:
- Висока частота асимптомного перебігу
- Різноманітність екстрагенітальних локалізацій
- Серйозні репродуктивні наслідки при відсутності лікування
Особливості клінічного перебігу
Безсимптомний перебіг
- У жінок: спостерігається у 70-95% випадків
- У чоловіків: зустрічається у 25-100% випадків
- У багатьох жінок без лікування відбувається спонтанна елімінація C. trachomatis: приблизно у 45-54% випадків протягом 1 року; у 82% за 2 роки; та у 94% за 4 роки.
Проте тривала безсимптомна інфекція може призводити до висхідного поширення з розвитком запальних захворювань органів малого тазу (ЗЗОМТ) та їх ускладнень.
| Cимптоми хламідіозу у жінок | Симптоми, що можуть свідчити про наявність ЗЗОМТ |
|
|
| Cимптоми хламідіозу у чоловіків | |
|
Ускладнення хламідійної інфекції
| У жінок | У чоловіків |
|
|
| Екстрагенітальні локалізації хламідійної інфекції | |
| Очні форми Інфекції C. trachomatis можуть спричинити кон'юнктивіт у дорослих та навіть сліпоту.* |
Ректальні інфекції Здебільшого безсимптомні, проте можуть проявлятися виділеннями з прямої кишки та дискомфортом.** |
| Фарингеальні ураження Не завжди пов'язані з оральним сексом. Симптоми можуть бути відсутніми або неспецифічними, як легкий біль у горлі. |
Венерична лімфогранульома У третині випадків перебігає безсимптомно, в решті випадків вражає регіонарні лімфатичні вузли. |
*При підтвердженні хламідійного кон'юнктивіту необхідно проводити обстеження на наявність аногенітальної та фарингеальної C. trachomatis-інфекції.
**Важливо: у 70% жінок з урогенітальною інфекцією також виявляється ректальна, що може спричинити автоінокуляцію та повторне інфікування геніталій.
Передача від матері до дитини
Передача C. trachomatis від матері до дитини відбувається у 50-75% випадків і асоціюється з:
- Передчасним розривом плодових оболонок
- Передчасними пологами
- Хоріоамніонітом
- Мертвонародженням
- Низькою масою тіла при народженні
- Вродженою інфекцією
- Неонатальною смертністю
- Кон'юнктивітом у немовлят (30-50%)
- Пневмонією у немовлят (10-20%)
Лабораторна діагностика C. trachomatis
Показання до тестування
| Симптоматичні пацієнти | Асимптомні пацієнти | |
|
|
|
Рекомендовані діагностичні методи
Керівництво IUSTI визначає методи ампліфікації нуклеїнових кислот (МАНК) як найбільш чутливі, специфічні та швидкі методи для виявлення специфічних ДНК або РНК C. trachomatis.
Альтернативні методи, як-от культуральне виділення або пряма імунофлюоресценція, слід використовувати лише у разі недоступності або високої вартості МАНК.
Хоча мінімальний інтервал між інфікуванням та позитивним результатом тесту достеменно не встановлений, клінічний досвід свідчить, що МАНК можуть виявити інфекцію вже через 1–3 дні від незахищеного статевого акту. Пацієнтів слід тестувати під час першого звернення, але за підозри на нещодавнє інфікування (до 2 тижнів) тест слід повторити через 14 днів.
Переваги МАНК-тестів:
- Виявлення інфекції можливе вже через 1-3 дні після незахищеного статевого акту
- Висока чутливість і специфічність
- Метод вибору для екстрагенітальних зразків
Важливі технічні аспекти МАНК-тестів:
- Повинні включати щонайменше дві мішені (хромосомні та плазмідні) для уникнення хибнонегативних результатів
- Спроможні виявляти всі відомі варіанти C. trachomatis, включаючи штами без плазмід (як «Шведський варіант» C. trachomatis)
- Забезпечують стабільну епідеміологічну чутливість
Більшість штамів C. trachomatis містять криптичну плазміду, яка відіграє роль у патогенності, однак іноді трапляються варіанти без плазміди. "Шведський варіант" C. trachomatis, виявлений в 2006 році, внаслідок мутації втратив ділянку криптичної плазміди, що на той час використовувалась як мішень у ПЛР-тестах. Це призвело до великої кількості хибнонегативних результатів. Оптимальним рішенням є застосування мульти-мішенних ПЛР-тестів, що також орієнтуються на хромосомні гени C. trachomatis.3,4
Серологічне тестування не рекомендоване для діагностики гострих аногенітальних інфекцій, але може бути корисним у діагностиці інвазивних форм інфекції (венерична лімфогранульома, неонатальна пневмонія — визначення IgM), а також при безплідді або висхідних інфекціях.
Ведення пацієнтів з хламідійною інфекцією
Комплексний підхід
Пацієнти з позитивним тестом на C. trachomatis мають бути протестовані на інші ІПСШ, включно з гонореєю, ВІЛ та сифілісом.
Лікування партнерів
- Обов'язкове тестування та лікування партнерів
- Для чоловіків з уретральними симптомами: повідомлення всіх сексуальних партнерів, починаючи з моменту появи симптомів і за 4 тижні до них
- Для всіх інших випадків: повідомлення всіх партнерів за останні 6 місяців або останнього партнера, якщо контакт був раніше цього періоду
Лікування хламідійної інфекції
Показання до лікування
- Виявлення C. trachomatis у клінічному або скринінговому зразку
- Лікування сексуальних партнерів, якщо інфекцію C. trachomatis у партнера підтверджено за допомогою МАНК
- З епідеміологічних міркувань — матері новонародженого з підтвердженою інфекцією
- Після сексуального насильства при високому ризику інфікування
- При гнійних виділеннях з уретри у чоловіків, мукопуролентному цервіциті у жінок або гнійних аноректальних виділеннях у чоловіків, які мають секс із чоловіками, або у жінок — за відсутності можливості негайної діагностики, після забору зразків для лабораторного дослідження. У таких випадках, залежно від рівня захворюваності на гонорею в регіоні, слід розглянути емпіричне комбіноване лікування хламідіозу та гонореї.
Після встановлення діагнозу лікування необхідно розпочати якнайшвидше, це попередить розвиток ЗЗОМТ, інфікування статевих партнерів, а у вагітних пацієнток попередить інтранатальну трансмісію дитині
Рекомендовані пероральні режими лікування
| Урогенітальний, ректальний та фарингеальний хламідіоз | Урогенітальний хламідіоз під час вагітності та лактації | Хламідійний конʼюнктивіт |
| Перша лінія | ||
| Доксициклін 100 мг 2 рази на добу – 7 днів* | Азитроміцин 1 г | Доксициклін 100 мг 2 рази на добу – 7 днів * |
| Друга лінія | ||
| Азитроміцин 1 г | Амоксицицін 500 мг 3 рази на добу – 7 днів або Еритроміцин 500 мг 4 рази на добу – 7 днів |
Азитроміцин 1 г |
| Третя лінія | ||
| Еритроміцин 500 мг 2 рази на добу – 7 днів або Левофлоксацин 500 мг 1 раз на добу – 7 днів ** або Офлоксацин 200 мг 2 рази на добу – 7 днів ** |
Доксициклін 100 мг 2 рази на добу – 7 днів *** | |
*Протипоказано в ІІ та ІІІ триместрах вагітності
** Протипоказано під час вагітності
***Тільки для застосування в І триместрі, якщо інші антибактеріальні засоби протипоказані або є неефективними
Спостереження та контрольне тестування
Рекомендації щодо сексуальної поведінки
Пацієнтам та їх партнерам варто утриматись від статевих контактів протягом 7 днів після завершення лікування та елімінації симптомів.
Контрольне тестування
Рутинне контрольне тестування після лікування не рекомендовано пацієнтам, які отримали першу лінію терапії (доксициклін).
Контрольне тестування (не раніше ніж через 4 тижні після лікування) необхідне у випадках:
- Вагітності
- Ускладнених інфекцій
- Персистенції симптомів
- Застосування альтернативних схем лікування
- Порушення режиму терапії
- Підозри на повторне інфікування від нелікованого партнера
Повторне тестування рекомендовано в період 3-12 місяців після лікування і є обов'язковим для жінок віком до 25 років.
Діагностика Chlamydia trachomatis в лабораторії ДІЛА
Високоточна ПЛР-діагностика
Хламідіоз, Chlamydia trachomatis, ДНК методом REAL TIME ПЛР - якісн. повністю відповідає вимогам Керівництва IUSTI до МАНК-тестів:
- Висока точність: специфічність 99,21% та чутливість 100%
- Дві мішені детекції: виявляє як хромосомні гени (ген 16S рРНК), так і рРНК криптичних плазмід
- Виявлення всіх варіантів: здатність виявляти штами без плазмід, включаючи шведський варіант
- Мінімізація хибнонегативних результатів: завдяки мультитаргетному підходу
- Комплексні дослідження для повноцінної діагностики
Для комплексного підходу до діагностики ІПСШ лабораторія ДІЛА пропонує:
Скринінг 4 ІПСШ - напівкількісн.
Дозволяє виявити найбільш значущі ІПСШ:
- Trichomonas vaginalis
- Chlamydia trachomatis
- Mycoplasma genitalium
- Neisseria gonorhoea
Враховуючи можливість ко-інфекції, комплексне тестування сприятиме не лише виявленню, а й підбору оптимального лікування.
Комплекс №168 "Партнерська турбота (розширений)"
Включає:
- Скринінг 4 ІПСШ - напівкількісн.
- Сифіліс, Treponema pallidum, антитіла загальні - скринінг (з імуноблотом для сумнівних/позитивних)
- Гепатит В, HbsAg
- Гепатит С, Anti-HCV антитіла, скринінг (з імуноблотом для сумнівних/позитивних)
Регулярне тестування не лише на ІПСШ, а й на сифіліс та гепатити В та С у осіб молодше 25 років та тих, та після зміни статевого партнера (Керівництво вказує що >1 партнера на рік підвищує ризик інфікування ІПСШ) сприятиме вчасному виявленню та лікуванню з метою уникнення ускладнень у майбутньому.
Висновок
Своєчасна діагностика та лікування хламідійної інфекції мають вирішальне значення для запобігання серйозним ускладненням. Відповідно до нового Європейського керівництва IUSTI, високоточна МАНК-діагностика є золотим стандартом виявлення C. trachomatis.
Лабораторія ДІЛА пропонує комплексний підхід до діагностики ІПСШ, що відповідає найновішим міжнародним рекомендаціям та забезпечує точні результати для оптимального ведення пацієнтів.
Використані джерела:
- White JA, Dukers-Muijrers NHTM, Hoebe CJPA, Kenyon CR, Ross JDC, Unemo M. 2025 European guideline on the management of Chlamydia trachomatis infections. Int J STD AIDS. 2025;0(0):1-16.
- Murray SM, McKay PF. Chlamydia trachomatis: Cell biology, immunology and vaccination. Vaccine. 2021 May 21;39(22):2965-2975. doi: 10.1016/j.vaccine.2021.03.043. Epub 2021 Mar 24. PMID: 33771390.
- Ripa T., Nilsson P.A. (2007). A variant of Chlamydia trachomatis with deletion in cryptic plasmid: implications for use of PCR diagnostic tests. Eurosurveillance, 12(6):E3-4.
- Jurstrand M. et al. (2013). Typing of Chlamydia trachomatis strains detected in Sweden. Journal of Clinical Microbiology, 51(5), 1608-1615.
| Станьте партнером ДІЛА Вигідна співпраця та професійний розвиток |
Доєднатись |
| Особистий кабінет лікаря Управління профілем та результатами досліджень |
Доєднатись |
| Медична спільнота ДІЛА Обмін досвідом та актуальні медичні новини |
Доєднатись |
*У разі виникнення питань просимо звертатись на гарячу лінію: 0 800 217 887
7:00 - 20:00