Для перегляду доступних досліджень та термінів їх виконання

Кіста яєчника: види та як вчасно виявити патологію
Створено: 25.02.2026
- Що таке кіста яєчника?
- Причини виникнення кісти яєчника
- Як виглядає кіста яєчника?
- Види кіст яєчника та їх симптоми
- Діагностики кіст яєчників
- Як лікується кіста яєчника?
- Профілактичні заходи та поради лікарів щодо збереження жіночого здоров'я
- Популярні запитання та відповіді
За статистикою, різні види кіст яєчників виявляють у значної частини жінок репродуктивного віку. Часто вони не мають виражених симптомів і зникають самостійно, проте іноді кіста яєчника може впливати на самопочуття, цикл і навіть репродуктивну функцію. Саме тому важливо знати, коли достатньо спостереження, а коли потрібне лікування.
Що таке кіста яєчника?
Кіста яєчника – це доброякісне порожнинне утворення, яке формується в тканині яєчника або на його поверхні та заповнюється рідиною, слизоподібним або іншим вмістом. Простіше кажучи, це своєрідна «капсула» з оболонкою та внутрішнім вмістом, яка виникає внаслідок фізіологічних або патологічних процесів у жіночій репродуктивній системі.
Яєчники – це парні органи, що відповідають за дозрівання яйцеклітини та вироблення гормонів (естрогену й прогестерону). Щомісяця в одному з яєчників дозріває фолікул – невеликий міхурець з яйцеклітиною. Якщо процес овуляції відбувається неправильно або фолікул не розривається, може сформуватися функціональна кіста яєчника. Саме такі кісти трапляються найчастіше та зазвичай мають тимчасовий характер.
Кісти можуть бути:
- однокамерними або багатокамерними;
- невеликими (до 3 см) або більшими за 5–7 см;
- розташованими в правому чи лівому яєчнику (відповідно кіста правого яєчника або кіста лівого яєчника).
У більшості випадків невеликі утворення не викликають симптомів і виявляються випадково під час профілактичного УЗД. Але більші кісти або ті, що швидко ростуть, можуть спричиняти дискомфорт, біль внизу живота чи порушення менструального циклу.
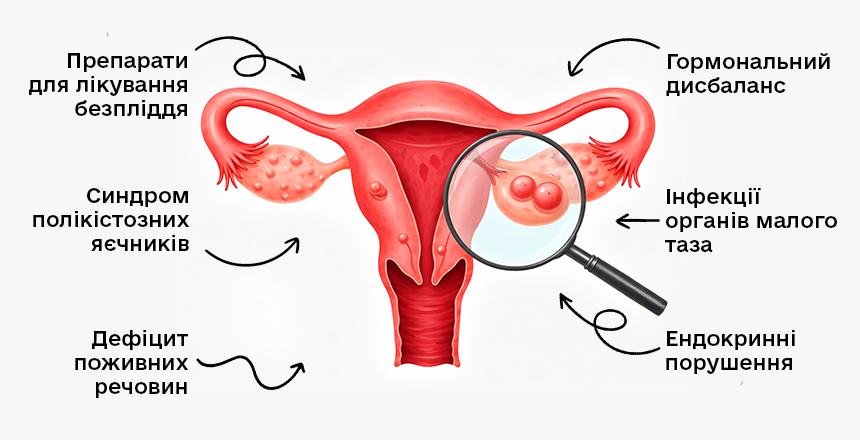
Причини виникнення кісти яєчника
Формування кіст яєчника пов’язане з порушеннями фізіологічних процесів у органах жіночої репродуктивної системи, гормональними змінами або структурними змінами тканин яєчника. У більшості випадків це доброякісні процеси, але причини їх виникнення відрізняються залежно від типу кісти.
- Порушення овуляції. Під час нормального менструального циклу домінантний фолікул у яєчнику росте, дозріває та розривається, випускаючи яйцеклітину. Якщо фолікул не розривається, він продовжує накопичувати рідину та збільшується в розмірах – так утворюється фолікулярна кіста яєчника. У жінок репродуктивного віку такі функціональні утворення є найчастішими і зазвичай не потребують лікування, оскільки з часом регресують самостійно. Дослідження показують, що прості функціональні кісти, які мають тонкі стінки і не мають внутрішніх складних структур, часто зникають без втручання протягом 2–3 менструальних циклів.
- Порушення після овуляції та жовте тіло. Після виходу яйцеклітини з фолікула утворюється жовте тіло (corpus luteum), яке секретує гормони, що підтримують першу половину циклу. Іноді після овуляції жовте тіло не зникає належним чином, а в його порожнині накопичується рідина або кров. Це може призвести до формування кісти жовтого тіла (лютеїнової кісти). Цей тип теж належить до функціональних утворень і зазвичай зникає самостійно протягом кількох циклів Інколи у порожнину кісти може статися крововилив, що потребує пильного медичного нагляду. Кіста може викликати біль, якщо розсмоктування відбувається повільно або порушується її кровопостачання.
- Гормональний дисбаланс. Порушення співвідношення естрогену та прогестерону, гіперпролактинемія, інсулінорезистентність або патологія щитоподібної залози можуть впливати на регулярність овуляції. За даними оглядів у журналі The Lancet та рекомендацій ESHRE (European Society of Human Reproduction and Embryology), ендокринні порушення є одним із основних факторів розвитку функціональних кіст та інших утворень у яєчниках. Коливання рівня естрогену, прогестерону, ФСГ (фолікулостимулюючого гормону) або ЛГ (ліютеїнізуючого гормону) можуть призводити до неправильного дозрівання фолікулів або до порушення їх розриву під час овуляції. Такий дисбаланс може бути зумовлений стресом, захворюваннями ендокринної системи, синдромом полікістозних яєчників (СПКЯ) та іншими станами, що змінюють нормальний цикл.
- Ендометріоз. При цьому стані клітини, подібні до слизової оболонки матки – ендометрію, розростаються за її межами, зокрема, на поверхні яєчника. Відповідно до оновлених рекомендацій ESHRE 2022 року, ендометріоїдні кісти формуються внаслідок повторних мікрокрововиливів у тканину яєчника, що з часом створює порожнину з густим темно-коричневим вмістом (так звані «шоколадні кісти»).
- Запальні процеси органів малого тазу. Хронічне запалення порушує кровообіг та нормальну регенерацію клітин. За даними дослідження, опублікованого в PubMed, тривалі запальні захворювання органів малого таза викликають характерні зміни у придатках матки – яєчниках та маточних трубах, що мають характерні ознаки на МР-знімках і і свідчать про те, що запальний процес став хронічним і потребує комплексного лікування.
- Стимуляція овуляції під час лікування безпліддя. Використання гонадотропінів або інших гормональних препаратів може спричиняти надмірну реакцію яєчників з формуванням кіст. У клінічних протоколах ACOG зазначається, що такі зміни зазвичай є контрольованими, але потребують ультразвукового моніторингу.
- Вікові особливості. У підлітковому періоді через незрілість гормональної регуляції цикли часто проходять без виходу яйцеклітини (ановуляторні), що створює умови для формування функціональних кіст. У перименопаузальному віці, навпаки, зниження оваріального резерву може супроводжуватися нерегулярною овуляцією та появою кістозних змін у тканинах.
Коли назва не відображає суть: при синдромі полікістозних яєчників (СПКЯ) ми бачимо не справжні кісти (які зазвичай мають розмір понад 30 мм), а антральні фолікули. Через гормональний дисбаланс яйцеклітина не може дозріти й вийти з яєчника (овуляція не відбувається). У результаті фолікули «застрягають» на півшляху, залишаючись дрібними «бульбашками» розміром 2–9 мм. На УЗД це виглядає як «намисто з перлів» по периферії яєчника.
Постійний високий рівень лютеїнізуючого гормону (ЛГ) та інсуліну змінює структуру яєчника, роблячи його оболонку щільнішою. Оскільки при СПКЯ овуляція відбувається рідко або нерегулярно, домінантний фолікул може почати рости, але так і не лопнути, перетворюючись на фолікулярну кісту.
Як виглядає кіста яєчника?
Зовні кіста не має специфічних ознак і не змінює форму живота (за винятком дуже великих утворень). Її можна побачити лише за допомогою досліджень, наприклад, УЗД.
На ультразвуковому дослідженні кіста яєчника виглядає як округле або овальне утворення з чіткими межами. Найчастіше вона має тонку стінку та заповнена рідиною. УЗД-картина залежить від типу кісти:
- функціональна кіста яєчника зазвичай є однокамерною, з тонкими стінками та однорідним рідинним вмістом. Вона виглядає як «темна» (анехогенна) порожнина без внутрішніх перегородок;
- геморагічна кіста яєчника може містити згустки крові, тому на УЗД визначаються внутрішні включення або сітчаста структура;
- ендометріоїдна кіста яєчника (так звана «шоколадна кіста яєчника») має більш щільний вміст, через що на екрані виглядає як утворення з дрібнозернистою структурою;
- дермоїдна кіста яєчника часто має неоднорідну будову, оскільки може містити жирову тканину або кальцинати.
Розміри варіюють від кількох міліметрів до 8–10 см і більше. Невеликі утворення (до 3 см) часто є фізіологічними. Великі кісти можуть змінювати контур яєчника та викликати відчуття тиску.
Якщо говорити про розташування, то на УЗД чітко визначається, чи це кіста правого яєчника, чи кіста лівого яєчника. За зовнішніми ознаками вони не відрізняються, однак локалізація може впливати на характер болю. Наприклад:
- кіста правого яєчника – найпідступніша локалізація. Через близьке сусідство з апендиксом гострий біль праворуч часто змушує підозрювати апендицит. Нерідко трапляються випадки, коли пацієнтку госпіталізують у хірургію з підозрою на запалення апендикса, а на операційному столі або при детальному УЗД з'ясовується, що причиною був розрив (апоплексія) або перекрут кісти правого яєчника;
- кіста лівого яєчника може симулювати кишкову кольку, загострення дивертикуліту або інші проблеми з травленням.
У складних випадках для уточнення структури використовують МРТ. Цей метод дозволяє детально оцінити капсулу, перегородки, наявність твердих компонентів та кровопостачання – це важливо для виключення злоякісного новоутворення.
Види кіст яєчника та їх симптоми
Кісти яєчників бувають дуже різними. За своєю структурою вони можуть бути однокамерними (схожими на одну рівну бульбашку з рідиною) або багатокамерними (мають внутрішні перетинки та складнішу будову). Одні з’являються щомісяця і самі зникають без жодних ліків, а інші – потребують нагляду лікаря або навіть видалення. Щоб не панікувати завчасно, давайте розберемося, якими вони бувають і чим відрізняються.
Фолікулярна кіста яєчника
Фолікулярна кіста яєчника – найпоширеніший варіант функціональних кіст, який безпосередньо пов’язаний з менструальним циклом. Вона формується тоді, коли домінантний фолікул не розривається під час овуляції та продовжує накопичувати рідину. У результаті замість виходу яйцеклітини утворюється порожнина з тонкими стінками, заповнена прозорим вмістом.
Найчастіше така кіста виникає у жінок репродуктивного віку, особливо при нерегулярному циклі, гормональному дисбалансі або стресі. У більшості випадків вона має невеликі розміри (до 5–7 см) і може зникнути самостійно протягом 1–3 менструальних циклів.
Симптоми фолікулярної кісти яєчника зазвичай помірні або відсутні. Можливі затримки менструації, тягнучий біль з одного боку, відчуття дискомфорту під час фізичної активності. При ускладненнях, коли фолікулярна кіста яєчника лопнула, виникає раптовий гострий біль, що потребує невідкладної оцінки лікаря.
Дермоїдна кіста яєчника
Дермоїдна кіста яєчника (зріла тератома) – це доброякісне утворення, яке має ембріональне походження. Вона формується з клітин, здатних диференціюватися в різні типи тканин, тому всередині можуть міститися жирові елементи, волосся, фрагменти кісткової тканини або навіть зубні зачатки.
На відміну від функціональних кіст, дермоїдна не пов’язана з овуляцією та не зникає самостійно. Вона росте повільно і тривалий час може не викликати жодних симптомів. Часто її виявляють випадково під час профілактичного УЗД.
Симптоми з’являються тоді, коли утворення досягає значних розмірів. Це може бути відчуття тиску внизу живота, тупий біль або дискомфорт. Основним ризиком є перекрут ніжки кісти, що супроводжується різким болем і потребує термінового хірургічного втручання. Лікування зазвичай оперативне – лапароскопічне видалення з максимальним збереженням здорової тканини яєчника.
Геморагічна кіста яєчника
Геморагічна кіста яєчника виникає внаслідок крововиливу в порожнину функціональної кісти (частіше кісти жовтого тіла). Вона формується тоді, коли дрібні судини всередині кісти розриваються, і кров накопичується всередині капсули.
Цей тип кісти може давати більш виражену симптоматику, ніж звичайна функціональна. З’являється раптовий однобічний біль, інколи нудота, слабкість або незначне підвищення температури. Якщо кіста розривається, виникає гострий біль і можливі ознаки внутрішньої кровотечі.
У багатьох випадках геморагічна кіста може розсмоктатися самостійно під контролем УЗД. Тактика залежить від розміру, симптомів і стану пацієнтки. При стабільному стані застосовується спостереження, а при ускладненнях – оперативне лікування.
Ендометріоїдна «шоколадна» кіста яєчника
Ендометріоїдна кіста яєчника, відома також як шоколадна кіста яєчника є проявом ендометріозу – хронічного гормонозалежного захворювання. Вона формується тоді, коли клітини, подібні до слизової оболонки матки (ендометрію), імплантуються в тканину яєчника. Під час кожного менструального циклу ці клітини реагують на гормональні зміни, що призводить до повторних мікрокрововиливів і поступового накопичення густого темного вмісту.
На відміну від функціональних кіст, ендометріоїдна не зникає самостійно. Вона часто супроводжується хронічним тазовим болем, болісними менструаціями, болем під час статевого акту та труднощами із зачаттям.
Симптоми ендометріоїдної кісти яєчника зазвичай мають циклічний характер і можуть посилюватися з часом. Лікування залежить від розміру кісти, віку жінки та репродуктивних планів і може включати гормональну терапію або хірургічне видалення.
Діагностика кіст яєчників
Ефективне лікування кіст яєчників починається з якісної диференціальної діагностики. Оскільки більшість новоутворень на ранніх етапах мають безсимптомний перебіг або маскуються під звичайний дискомфорт, головне завдання лікаря – вчасно відрізнити функціональне утворення, яке зникне саме по собі, від серйознішого стану, що потребує втручання.
За даними American College of Obstetricians and Gynecologists (ACOG), трансвагінальне ультразвукове дослідження є методом першої лінії для оцінки утворень яєчників, оскільки дозволяє визначити розміри, структуру, наявність перегородок, папілярних розростань і кровотік у стінках кісти.
Згідно з American College of Radiology (ACR), система O-RADS (Ovarian-Adnexal Reporting and Data System) стандартизує опис кіст яєчників і стратифікує ризик злоякісності від категорії 1 (фізіологічні зміни) до категорії 5 (висока ймовірність злоякісного процесу). Використання O-RADS зменшує кількість необґрунтованих оперативних втручань.
Щодо лабораторних досліджень, у жінок у постменопаузі для оцінки ризику злоякісності рекомендується визначення рівня CA-125 у поєднанні з УЗД та розрахунком індексу RMI (Risk of Malignancy Index). Підвищений CA-125 не є специфічним маркером раку, але важливий для стратифікації ризику.
При появі симптомів, що можуть свідчити про рак яєчників (постійне здуття живота, біль у тазу, швидке насичення, часте сечовипускання), рекомендовано первинне визначення CA-125 з подальшим направленням на УЗД у разі підвищених показників.
За даними систематичних оглядів у журналі Radiology, магнітно-резонансна томографія (МРТ) є високочутливим методом другої лінії при складних або неоднозначних результатах УЗД, особливо для диференціації ендометріоїдних, дермоїдних та злоякісних утворень.
Як лікується кіста яєчника?
Лікування при кісті яєчника залежить від віку жінки, розміру утворення, його ультразвукових характеристик, наявності симптомів та ризику злоякісності. У більшості випадків кісти є доброякісними та не потребують негайного оперативного втручання. Сучасна медицина базується на принципі індивідуалізованого підходу та доказової оцінки ризиків. До основних етапів належать:
1. Динамічне спостереження. Найчастіше, якщо виявлена функціональна кіста яєчника (наприклад, фолікулярна), лікар рекомендує спостереження. Більшість таких кіст зникають самостійно протягом кількох менструальних циклів. У цьому випадку проводиться контрольне УЗД через 1–3 місяці, щоб оцінити зміни розміру та структури. Якщо кіста має просту однокамерну структуру і не викликає болю, лікування може обмежитися лише регулярним контролем.
2. Медикаментозна терапія. Гормональні препарати можуть призначатися для регуляції менструального циклу та профілактики утворення нових функціональних кіст. Водночас сучасні дослідження показують, що комбіновані оральні контрацептиви не «розсмоктують» вже сформовану кісту, а лише знижують ризик повторного виникнення.
3. Хірургічне лікування. Операція при кісті яєчника рекомендована у випадках, якщо:
- утворення має великі розміри;
- зберігається або посилюється біль;
- кіста не зменшується протягом декількох місяців;
- є підозра на злоякісність;
- виникли ускладнення (розрив або перекрут).
У більшості випадків застосовується лапароскопія – малоінвазивна операція, під час якої видаляється лише кіста (цистектомія) зі збереженням яєчника, що особливо важливо для жінок репродуктивного віку.
Наприклад, дермоїдна кіста яєчника зазвичай потребує планового хірургічного видалення, оскільки самостійно не зникає.
Якщо фолікулярна кіста яєчника лопнула, або з’явилися симптоми гострого болю, слабкості, запаморочення, необхідна невідкладна медична допомога.
Відповідно до міжнародних рекомендацій (ACOG, RCOG, ESHRE) вибір лікування повинен базуватися на оцінці ризику злоякісності за даними УЗД, віку пацієнтки та клінічної картини.
Отже, лікування залежить від типу кіст:
- функціональні кісти (фолікулярні та кісти жовтого тіла) потребують переважно спостереження. У 70-90% випадків вони регресують (зникають) самостійно протягом 1–3 менструальних циклів. Лікар може призначити повторне УЗД після наступної менструації, щоб переконатися, що кіста зникла;
- геморагічна кіста яєчника – спостереження, якщо крововилив незначний і пацієнтка почувається добре. Проте при сильному болю або ознаках внутрішньої кровотечі (апоплексія) може знадобитися термінова операція;
- дермоїдна кіста яєчника – рекомендовано планове хірургічне видалення через ризик перекруту, оскільки ці кісти ніколи не зникають самостійно;
- ендометріоїдна кіста яєчника – гормональна терапія, за потреби оперативне втручання.
Профілактичні заходи та поради лікарів щодо збереження жіночого здоров'я
Хоча повністю запобігти утворенню кісти неможливо (адже частина з них має фізіологічну природу), регулярна профілактика дозволяє вчасно виявити зміни та мінімізувати ризик ускладнень. До основних порад належать:
1. Регулярні гінекологічні огляди не рідше одного разу на рік. Навіть якщо відсутні симптоми, невеликі утворення можуть бути випадково виявлені під час профілактичного УЗД. Регулярний контроль особливо важливий для жінок із порушенням менструального циклу, ендометріозом або гормональними розладами.
2. Контроль гормонального балансу. Оскільки багато кіст формуються через гормональні коливання, важливо своєчасно коригувати порушення циклуабо дисфункцію щитоподібної залози. Окремої уваги потребує контроль обміну речовин при СПКЯ. За рекомендаціями міжнародних гінекологічних спільнот, індивідуально підібрана гормональна контрацепція може зменшувати ризик утворення нових функціональних кіст.
3. Лікування гінекологічних захворювань. Своєчасна терапія ендометріозу, запальних процесів органів малого таза та інфекцій, що передаються статевим шляхом, знижує ризик розвитку таких станів, як ендометріоїдна кіста яєчника або хронічні тазові болі.
4. Здоровий спосіб життя. Метаболічні порушення, інсулінорезистентність та ожиріння можуть впливати на гормональний фон і функцію яєчників. Рекомендовано:
- підтримувати стабільну масу тіла;
- дотримуватися збалансованого харчування;
- зменшити кількість рафінованого цукру;
- регулярно займатися фізичною активністю;
- уникати хронічного стресу.
Перед плануванням вагітності бажано пройти комплексне обстеження органів малого тазу. Це дозволяє оцінити стан яєчників і визначити, чи потребує кіста яєчника лікування до настання вагітності.
Популярні запитання та відповіді
1. Чи болить кіста яєчника?
Так, але не завжди. Біль зазвичай виникає, коли утворення стає великим і тисне на сусідні органи, або ж у разі запалення. Проте якщо ви відчули різкий, нестерпний біль, що супроводжується нудотою чи слабкістю – це привід негайно звернутися до лікаря, оскільки такі симптоми можуть свідчити про розрив або перекрут кісти.
2. Як розсмоктується кіста яєчника?
Функціональні кісти зникають самостійно через нормалізацію гормонального фону упродовж кількох менструальних циклів.
3. Які можуть бути ускладнення при кісті яєчників?
Більшість кіст зникають непомітно, але іноді вони можуть призвести до станів, що потребують швидкої реакції лікаря:
- перекрут ніжки кісти. Якщо кіста росте на «ніжці» (зв'язці), вона може перекрутитися. Це перекриває кровообіг до яєчника і викликає раптовий, дуже сильний біль, часто з нудотою. Це потребує негайної операції;
- розрив кісти (апоплексія). Вміст кісти може потрапити в черевну порожнину. Це часто супроводжується різким болем і внутрішньою кровотечею різного ступеня тяжкості;
- тиск на сусідні органи. Дуже великі кісти можуть тиснути на сечовий міхур або пряму кишку, викликаючи часте сечовипускання або дискомфорт при дефекації;
- вплив на фертильність. Самі по собі функціональні кісти не заважають завагітніти, але стани, що їх викликають (наприклад, ендометріоз або СПКЯ), можуть ускладнити зачаття;
- зміна характеру утворення. Хоча переважна більшість кіст доброякісні, лікар завжди спостерігає за ними, щоб вчасно помітити будь-які підозрілі зміни в структурі.
4. Чи потрібна операція видалення кісти яєчників?
У більшості випадків лікарі обирають тактику спостереження. Проте хірургічне втручання стає необхідним у таких ситуаціях:
- великий розмір самого утворення. Зазвичай операцію розглядають, якщо діаметр кісти перевищує 5–6 см, або якщо вона продовжує стабільно рости протягом кількох місяців спостереження;
- дермоїдні та ендометріоїдні кісти (якщо вони великі або викликають біль) не зникають самі, тому їх найчастіше видаляють планово;
- якщо є загроза перекруту або розриву, або якщо ускладнення вже сталося (гострий стан);
- коли на УЗД бачать багатокамерність, розростання всередині або інші ознаки, що потребують гістологічної перевірки для виключення пухлини.