Аллергический дерматит: симптомы, диагностика и лечение
Создано: 16.03.2026
- Что такое аллергический дерматит?
- Важная информация об аллергическом дерматите
- Причины аллергического дерматита
- Симптомы аллергического дерматита
- Как выглядит аллергический дерматит?
- Современная диагностика аллергического дерматита и высыпаний
- Лечение аллергического дерматита
- Особенности течения аллергического дерматита во время беременности
- Профилактические меры
- Популярные вопросы и ответы
Покраснение, зуд, сыпь, появляющаяся внезапно после контакта с новым кремом, металлическими украшениями или даже пищевыми продуктами – знакомая ситуация для многих. Аллергический дерматит относится к самым распространенным аллергическим заболеваниям кожи и может возникать в любом возрасте. Он не только ухудшает качество жизни из-за постоянного дискомфорта, но и часто сигнализирует о нарушениях в иммунной системе.
Что такое аллергический дерматит?
Аллергический дерматит – это воспалительное поражение кожи, которое возникает в результате иммунной реакции организма на определенный аллерген контактным путем или после его попадания внутрь.
Отдельной формой является аллергический контактный дерматит – реакция замедленного типа, развивающаяся после непосредственного контакта кожи с аллергеном (никель, латекс, косметика, бытовая химия).
Согласно международной классификации, аллергический дерматит в МКБ-10 имеет код L23 (аллергический контактный дерматит), а также L27 – дерматит, вызванный приемом лекарственных средств или веществ внутрь.
Важная информация об аллергическом дерматите
Аллергический дерматит – это не просто временное раздражение кожи, а результат сложной иммунной реакции организма. В основе заболевания лежит гиперчувствительность замедленного типа (IV тип по Кумбсу и Джеллу), когда иммунная система «запоминает» контакт с определенным веществом и вносит его в реестр «враждебных». При повторной встрече с аллергеном активированные Т-лимфоциты мигрируют к месту контакта и запускают каскад высвобождения провоспалительных цитокинов. Поскольку этот клеточный процесс является многоэтапным, клинические проявления (отек, покраснение, зуд) могут появиться не сразу, а через 24–72 часа после контакта с аллергеном. Это важно учитывать при сборе анамнеза: причину реакции следует искать среди событий, предшествовавших сыпи за несколько дней.
Часто причиной заболевания становятся гаптены (металлы – никель, хром; косметика и средства гигиены, ароматизаторы; бытовая химия; местные антибиотики и другие лекарства) – низкомолекулярные вещества, которые не являются аллергенами в чистом виде. Из-за своего небольшого размера они способны легко преодолевать кожный барьер. Однако настоящая иммунная реакция запускается только тогда, когда гаптен связывается с белками кожи, образуя полноценный антиген. Именно этот комплекс впоследствии распознается Т-лимфоцитами как враждебный, что приводит к развитию воспаления
Важно понимать, что:
- аллергический дерматит не является заразным и не передается от человека к человеку;
- реакция возникает только у людей с сенсибилизацией, то есть тех, чей организм уже сформировал иммунный ответ на конкретный аллерген;
- даже минимальное количество провоцирующего вещества может вызвать обострение после формирования чувствительности;
- заболевание имеет тенденцию к хроническому течению при постоянном контакте с аллергеном.
Особенностью является то, что кожа выступает не только «мишенью», но и активным участником иммунного ответа. Нарушение барьерной функции эпидермиса повышает проницаемость для аллергенов, что усиливает воспаление и способствует повторным рецидивам.
Важно знать также, что аллергический дерматит у детей часто имеет более выраженные проявления из-за незрелости иммунной системы и более тонкого кожного барьера. У малышей даже обычные бытовые факторы (стиральный порошок, синтетическая одежда или новый крем) могут спровоцировать аллергическую сыпь у ребенка.
Также необходимо помнить, что аллергические заболевания кожи часто сочетаются с другими аллергическими состояниями – аллергическим ринитом, бронхиальной астмой, пищевой аллергией. Такая предрасположенность называется атопической конституцией.
С клинической точки зрения важно различать:
- аллергический контактный дерматит (реакция после прямого контакта с аллергеном);
- медикаментозные или системные реакции, включая токсически аллергический дерматит;
- другие неаллергические воспалительные заболевания кожи (псориаз, себорейный дерматит, инфекционные высыпания).
Причины аллергического дерматита
Аллергический дерматит развивается в результате того, что иммунная система чрезмерно реагирует на вещества (аллергены), которые контактируют с кожей. Это не инфекционное заболевание, поэтому дерматит не передается другим. На самом деле это «ошибка памяти» иммунитета. Когда вы впервые контактируете с веществом, организм его изучает и ошибочно записывает в список врагов (это называется сенсибилизация). При следующей встрече иммунная система «узнает» это вещество и со временем запускает защитную атаку, которая проявляется воспалением, покраснением и зудом. Поскольку иммунитету нужно время, чтобы развернуть эту атаку, симптомы появляются не мгновенно, а через несколько часов или даже дней после контакта, это — проявление гиперчувствительности замедленного типа (тип IV).
По данным Mayo Clinic, основные причины и триггеры аллергического дерматита связаны с контактным воздействием аллергенов на кожу, чаще всего в повседневных условиях.
1. Металлы – самый распространенный аллерген. Никель является одной из самых частых причин аллергического контактного дерматита.
С ним люди сталкиваются в:
- ювелирных изделиях, часах, застежках ремней;
- мобильных телефонах, кнопках бытовых устройств;
- металлических пуговицах одежды или монетах
Аллерген взаимодействует с кожей, и уже при последующих контактах может вызвать воспалительную реакцию даже в микроскопическом количестве.
2. Косметика, парфюмерия и средства по уходу. Многие косметические и гигиенические продукты содержат ароматические компоненты, консерванты и красители, которые могут быть мощными аллергенами. К триггерам относятся кремы и лосьоны, тональные средства, духи, дезодоранты, шампуни и гели для душа. Эти вещества могут не вызывать проблем после первого использования, но со временем организм сенсибилизируется, и при повторных контактах развивается аллергический дерматит.
3. Бытовая и профессиональная химия. Химические вещества, которые мы используем ежедневно, могут раздражать и сенсибилизировать кожу. Частые контакты с такими компонентами повышают риск реакции. Среди распространенных факторов – моющие средства, стиральные порошки и ополаскиватели, средства для мытья посуды, дезинфицирующие растворы, краски, растворители. Эти вещества могут повреждать кожный барьер, что позволяет аллергенам легче проникать и вызывать воспаление.
4. Латекс и резиновые изделия. Латекс в перчатках различного назначения, в изделиях быта или медицинском оборудовании – еще один частый триггер аллергического дерматита. Может проявляться даже после незначительного контакта, если человек сенсибилизирован.
5. Растения и природные аллергены. Некоторые растения содержат особые вещества, вызывающие сильную аллергическую реакцию кожи (ядовитый дуб, ядовитый плющ и другие виды растений). Контакт с соками или листьями этих растений может привести к выраженной аллергической сыпи на коже.
6. Лекарственные препараты и местные средства. Некоторые кремы или мази, особенно содержащие антибиотики или кортикостероиды, могут сенсибилизировать кожу, если используются без необходимости или слишком часто. Такие случаи чаще встречаются при самолечении.
Хотя аллергический контактный дерматит – это реакция на внешние аллергены, возможны случаи, когда аллергическая реакция возникает из-за потребления или применения лекарств внутрь (например, некоторые антибиотики, NSAID и т.д.). В таких случаях это уже системная реакция, проявляющаяся на коже, и ее тоже относят к широкому спектру аллергических дерматитов.
Важно! Аллергический дерматит часто не исчезает самостоятельно, потому что:
- аллерген может быть скрыт в продуктах, косметике или одежде;
- сенсибилизация сохраняется длительное время;
- кожа может быть уже повреждена и легче реагировать на новые раздражители
Это объясняет, почему реакция может сохраняться даже после минимального контакта с триггером и почему пациенты иногда не знают, что именно вызвало сыпь.
Симптомы аллергического дерматита
Аллергический дерматит обычно развивается через определенное время после контакта с аллергеном – от нескольких часов до 1–3 суток. Одним из первых и наиболее распространенных симптомов является интенсивный зуд, который может быть постоянным или усиливаться вечером. Именно он часто вызывает расчесывание, что дополнительно травмирует кожу.
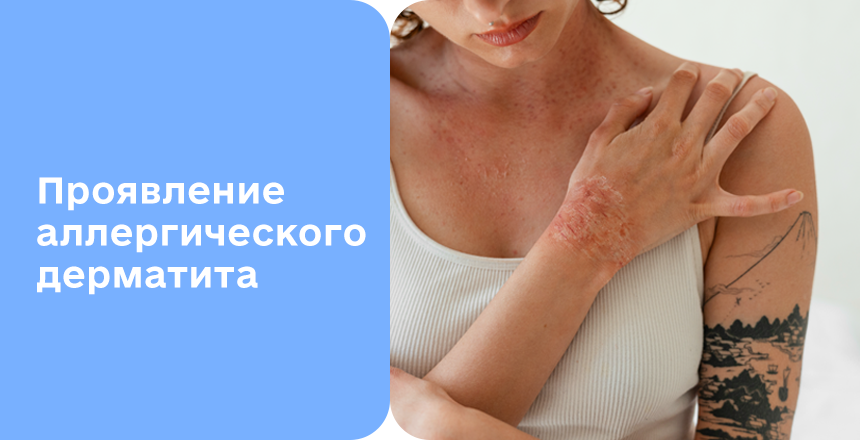
В зоне контакта с аллергеном появляется покраснение (эритема) и отек. Кожа может выглядеть воспаленной, быть теплой на ощупь и более чувствительной. На этом фоне возникают различные элементы сыпи: мелкие папулы (узелки), пятна или пузырьки с прозрачной жидкостью. В острой стадии пузырьки могут лопаться, что приводит к мокнутию и образованию корочек.
Аллергическая сыпь может иметь разный вид в зависимости от стадии процесса:
- Острая стадия: ярко-красные пятна, отек, мелкие пузырьки с прозрачным содержимым, мокнутие (выделение серозной жидкости)
- Подострая стадия: уменьшение отека, появление корочек, умеренное шелушение
- Хроническая стадия (при длительном контакте): утолщение кожи (лихенификация), усиление кожного рисунка, сухость и трещины
Чаще всего симптомы локализуются в месте непосредственного контакта – на кистях рук (после взаимодействия с моющими средствами), на запястьях и шее (из-за украшений), на лице (после использования косметики), в области живота или спины (из-за контакта с тканями или металлическими элементами одежды). В некоторых случаях реакция может распространяться за пределы первоначального участка.
Интенсивность проявлений зависит от индивидуальной чувствительности организма, концентрации аллергена и продолжительности контакта с ним. Без устранения триггера симптомы могут сохраняться или повторяться.
Как выглядит аллергический дерматит?
Аллергический дерматит имеет довольно характерный внешний вид, однако его проявления могут отличаться в зависимости от стадии воспаления, силы реакции и локализации. Чаще всего это четко очерченные участки покраснения, сопровождающиеся отеком и выраженным зудом. Кожа выглядит воспаленной, горячей на ощупь, иногда появляется ощущение жжения или покалывания.
В острой фазе могут образовываться мелкие пузырьки с прозрачным содержимым. После их вскрытия возникает мокнутие, а впоследствии – корочки. Такой вид имеет типичная аллергическая сыпь, особенно при первичном или сильном контакте с аллергеном.
Если контакт продолжается или лечение отсутствует, процесс переходит в хроническую форму: кожа становится сухой, утолщенной, с усиленным кожным рисунком и шелушением. Могут появляться трещины, особенно на руках или в местах сгибов.
Расположение симптомов часто помогает заподозрить источник аллергена.
- аллергический дерматит на лице – покраснение щек, век, вокруг губ; часто связан с косметикой или средствами ухода;
- аллергическая сыпь на лице может сопровождаться отеком век и выраженным зудом;
- аллергический дерматит на ногах – зудящие пятна или пузырьки в области голеней или стоп (часто реакция на ткани, краски или средства для ухода за обувью);
- аллергическая сыпь на животе – возможна при реакции на ткани одежды, металлические пуговицы, моющие средства.
Аллергический дерматит у детей может выглядеть ярче – с более интенсивным покраснением и более быстрым распространением высыпаний. Кожа у малышей более чувствительна, поэтому аллергическая сыпь у ребенка часто сопровождается сильным зудом и беспокойством.
Главным признаком является сочетание покраснения, зуда и высыпаний в зоне контакта с возможным аллергеном. Именно эта комбинация помогает врачу заподозрить аллергический дерматит и отличить его от других заболеваний кожи.
Современная диагностика аллергического дерматита и высыпаний
По информации Mayo Clinic, диагностика контактного (в том числе аллергического) дерматита базируется, прежде всего, на клинической оценке и выявлении вещества, вызвавшего реакцию. Врач анализирует симптомы, их локализацию и возможную связь с контактом с новыми веществами или предметами.
Подход к диагностике должен быть системным, поскольку подобные высыпания могут наблюдаться и при других заболеваниях кожи (экзема неаллергического генеза, псориаз, инфекционные дерматиты). К основным этапам диагностики относятся:
1. Первичная диагностика всегда начинается с подробных ответов пациентов на важные вопросы (когда появились симптомы, есть ли связь с контактами с новыми веществами (косметика, металл, латекс и т.д.), были ли подобные реакции ранее, есть ли другие аллергические заболевания (ринит, бронхиальная астма, пищевая аллергия), какие именно участки поражены). Этот этап помогает врачу определить вероятный триггер и запланировать дальнейшие тесты. Такой подход рекомендован в установках Американской академии дерматологии (AAD) и других современных клинических рекомендациях.
2. Кожные аппликационные тесты (Patch-тестирование) – «золотой стандарт» в выявлении контактных аллергенов при подозрении на аллергический контактный дерматит. Во время теста на кожу спины накладываются полоски с различными потенциальными аллергенами. Через 48 и 72 часа оценивается реакция на каждое вещество. Научные исследования и клинические рекомендации подтверждают, что patch-тесты обладают высокой специфичностью и чувствительностью для диагностики контактной аллергии.
Они позволяют:
- точно идентифицировать конкретные аллергены;
- дифференцировать аллергический контактный дерматит от раздражающего дерматита;
- разработать индивидуальный план избегания триггеров
Если патч-тесты недоступны или результаты противоречивы, врач может назначить:
- LTT (тест трансформации лимфоцитов), который измеряет реакцию Т-лимфоцитов на аллерген «in vitro». Это профессиональный уровень диагностики именно IV типа гиперчувствительности. Он измеряет реакцию Т-лимфоцитов на гаптены (металлы, лекарства, компоненты косметики). Это реакция, которая развивается в течение нескольких дней
В Діла такой тест не проводится, однако можно начать со скрининга Phadiatop. Если он отрицательный, то ингаляционная аллергия (IgE-зависимая) исключена, и мы возвращаемся к поиску контактного аллергена (гаптена).
Почему ALEX3 (Macro Array Diagnostic) не назначают для диагностики контактного дерматита? Это «золотой стандарт» для диагностики гиперчувствительности I типа (немедленной). Он измеряет уровень специфических антител IgE в крови к 300 аллергенам одновременно (пыльца, пища, клещи, яд насекомых). Это ответ, который появляется за считанные минуты. При аллергическом контактном дерматите IgE обычно остается в норме, поэтому ALEX3 покажет отрицательный результат, даже если есть тяжелая реакция на никель или консерванты. Пациенту с дерматитом можно рекомендовать тест ALEX3 в двух случаях:
- для дифференциальной диагностики контактного дерматита (IV тип) с атопическим дерматитом (I тип, ассоциированный с IgE);
- при системных проявлениях, если кроме сыпи есть признаки пищевой аллергии или ринита.
| Название | Срок | Цена | Заказать |
| Скрининг ингаляционной аллергии "Phadiatop" | 7 дн. | 1449 грн | Добавить в корзину |
| Мультикомпонентная аллергодиагностика ALEX3 (Общ. IgE + спец. IgE к 300 (299+CCD) аллергенам) | 36 ч | 5500 грн | Добавить в корзину |
3. Лабораторные исследования, помогающие в оценке общего состояния пациента и исключении других причин высыпаний. К ним относятся:
- общий анализ крови – для оценки воспалительного процесса и возможных признаков аллергии:
- определение общего IgE – может быть повышенным при атопии;
- специфические IgE-тесты – для выявления IgE-антител к определенным аллергенам (преимущественно при наличии подозрения на пищевые или аэрогенные аллергены)
| Название | Срок | Цена | Заказать |
| Общий развернутый анализ крови (35 показателей: геманализатор с морфологическим изучением крови) | 14 ч | 370 грн | Добавить в корзину |
| Иммуноглобулин E | 16 ч | 430 грн | Добавить в корзину |
4. Биопсия кожи. В сложных случаях, когда клиническая картина не является типичной, может быть выполнено гистологическое исследование биоптатов кожи. Это позволяет оценить морфологические изменения, характер воспаления, исключить другие дерматозы или инфекционные процессы.
Лечение аллергического дерматита
Лечение аллергического дерматита основано на трех ключевых принципах:
- устранение контакта с аллергеном;
- уменьшение воспаления и зуда;
- восстановление кожного барьера.
Согласно рекомендациям American Academy of Dermatology (AAD) и European Society of Contact Dermatitis (ESCD), именно идентификация и полное исключение триггера являются основой терапии, без которой медикаментозное лечение дает лишь временный эффект (AAD Guidelines of Care for Contact Dermatitis, 2015; ESCD Guidelines, 2021).
После прекращения контакта с аллергеном легкие формы могут уменьшаться в течение 1–3 недель. Однако при выраженном воспалении или хроническом течении требуется медикаментозная поддержка.
Диета
При классическом аллергическом контактном дерматите диета не является основным методом лечения, поскольку механизм реакции – клеточный (IV тип гиперчувствительности), а не IgE-опосредованный. Однако в случаях сочетания с пищевой аллергией, атопической предрасположенностью или системными реакциями (например, медикаментозным или токсически аллергическим дерматитом), коррекция питания может быть целесообразной.
По данным клинических обзоров UpToDate и рекомендаций EAACI (European Academy of Allergy and Clinical Immunology), гипоаллергенная диета может применяться временно при подозрении на пищевой триггер, но только после консультации врача и подтверждения причинно-следственной связи.
Общие принципы диеты при склонности к аллергическим реакциям:
- исключение доказанного пищевого аллергена;
- ограничение продуктов с высоким сенсибилизирующим потенциалом (морепродукты, орехи, шоколад, копчености – индивидуально);
- достаточное потребление воды;
- поддержка микробиоты кишечника (рацион с клетчаткой, ферментированные продукты – при отсутствии противопоказаний).
Важно! Безосновательные жесткие ограничения питания не рекомендуются, особенно у детей.
Медикаментозное лечение
Медикаментозное лечение аллергического дерматита направлено на уменьшение воспалительной реакции, контроль зуда и восстановление барьерной функции кожи. В соответствии с клиническими рекомендациями American Academy of Dermatology (AAD) и European Society of Contact Dermatitis (ESCD), фармакотерапия применяется после устранения или минимизации контакта с причинным аллергеном и подбирается в зависимости от тяжести течения.
Основой лечения при острых и подострых формах является местная противовоспалительная терапия. Согласно рекомендациям AAD, топические противовоспалительные средства снижают активность клеточного иммунного воспаления, уменьшают эритему, отек и зуд и способствуют более быстрому регрессу высыпаний. Продолжительность и интенсивность терапии определяются локализацией поражения, площадью высыпаний и возрастом пациента.
В случаях, когда поражения локализуются на деликатных участках кожи или при необходимости длительного контроля симптомов, применяются нестероидные местные иммуномодулирующие средства. Они влияют на активацию Т-лимфоцитов и продукцию провоспалительных цитокинов, лежащих в основе реакции гиперчувствительности IV типа. Эффективность такого подхода подтверждена клиническими исследованиями, обобщенными в рекомендациях ESCD (Guideline for diagnosis and treatment of contact dermatitis, 2021).
Для контроля зуда могут применяться системные симптоматические средства, которые улучшают самочувствие пациента и уменьшают риск травматизации кожи в результате расчесывания. Хотя механизм аллергического контактного дерматита не является классически гистаминоопосредованным, уменьшение зуда способствует более быстрому заживлению и профилактике вторичной инфекции, что отмечается в клинических обзорах, опубликованных в журнале British Association of Dermatologists.
При тяжелом или распространенном течении может рассматриваться кратковременная системная противовоспалительная терапия под наблюдением врача. Согласно обзорным публикациям в Journal of the American Academy of Dermatology, системное лечение показано только при условии выраженного воспаления или значительного влияния на качество жизни пациента, и оно должно быть ограничено по продолжительности из-за потенциальных побочных эффектов.
Обязательной частью медикаментозной терапии является восстановление кожного барьера с помощью регулярного применения увлажняющих и защитных средств. Они уменьшают трансэпидермальную потерю воды, повышают устойчивость кожи к раздражителям и снижают частоту рецидивов, что подтверждается рекомендациями международных дерматологических ассоциаций.
Особенности течения аллергического дерматита во время беременности
Гормональные колебания и специфические изменения кожного барьера в период беременности способствуют повышенной склонности к воспалению кожи, что может проявляться усилением или непредсказуемыми колебаниями симптомов дерматита. Эти изменения могут быть связаны с гормональным воздействием эстрогенов и прогестерона на сосуды и иммунные клетки кожи, что влияет на выраженность эритемы, отека и зуда при аллергических реакциях. В то же время у части беременных симптомы могут временно уменьшаться из-за сложного взаимодействия иммунной регуляции и физиологической адаптации организма (формирование иммунной толерантности) (Alhomieed et al., 2025).
Среди беременных, имеющих в анамнезе аллергический или атопический дерматит, чаще наблюдается усиленный зуд, покраснение и обострение высыпаний, особенно во втором и третьем триместрах из-за изменений иммунной реактивности и повышенной чувствительности кожи к внешним раздражителям.
Кроме того, во время беременности могут возникать или обостряться также другие дерматологические состояния, схожие по проявлениям с контактным или аллергическим дерматитом, например полиморфный дерматоз беременных или пруриго беременных. Это затрудняет диагностику, поскольку все эти состояния сопровождаются зудом, покраснением и сыпью, однако имеют разную этиологию и могут требовать другого подхода к лечению.
Лечение аллергического дерматита во время беременности должно быть максимально безопасным. Важнейшей стратегией является устранение или минимизация контактов с известными триггерами аллергических реакций – бытовыми аллергенами, косметическими продуктами или металлическими контактами и т. д. Для поддержания кожного барьера используются мягкие увлажняющие средства и эмольянты без ароматизаторов и раздражителей, которые помогают уменьшить сухость и зуд кожи. В случаях выраженного воспаления и значительного дискомфорта под наблюдением врача допускается кратковременное применение местных кортикостероидов низкой или средней мощности, которые, по имеющимся данным, считаются относительно безопасными во время беременности при правильном применении. Системные препараты назначаются только по строгим показаниям и после оценки баланса пользы и риска для матери и плода (Alhomieed et al., 2025).
В большинстве случаев после родов уровень гормональной регуляции стабилизируется, и симптомы дерматита возвращаются к привычному для пациентки состоянию. Однако у женщин с аллергическими дерматитами повышена вероятность персистенции симптомов в период после беременности, что требует дальнейшего наблюдения и индивидуального плана ухода за кожей.
Профилактические меры
Профилактика аллергического дерматита основана, прежде всего, на избегании контакта с причинно-значимыми аллергенами и поддержании здорового кожного барьера. Поскольку в основе заболевания лежит иммунная реакция гиперчувствительности, даже минимальный повторный контакт с триггером может вызвать обострение. Именно поэтому основным этапом профилактики является выявление аллергена (с помощью анамнеза и, при необходимости, аппликационных тестов) и полное или максимальное ограничение взаимодействия с ним в быту или на работе.
- Устранение контакта с аллергеном. Основой профилактики является выявление вещества, вызывающего реакцию, и максимальное ограничение контакта с ним. Чем раньше прекращено взаимодействие с триггером, тем меньше риск повторных обострений.
- Поддержка кожного барьера. Регулярное использование эмольянтов помогает восстановить защитный липидный слой кожи, уменьшает сухость и повышает ее устойчивость к внешним факторам. Важно выбирать мягкие средства для очищения без ароматизаторов и агрессивных компонентов и избегать частого контакта с горячей водой.
- Защита от раздражителей в быту. Рекомендуется пользоваться гипоаллергенными стиральными средствами, тщательно полоскать одежду и отдавать предпочтение натуральным тканям. При работе с моющими или химическими веществами целесообразно использовать защитные перчатки, чтобы уменьшить риск контакта кожи с потенциальными аллергенами.
- Поддержание оптимальной влажности воздуха и регулярная влажная уборка способствуют уменьшению сухости кожи и контакта с бытовыми аллергенами, такими как пыль.
- Поддержание общего состояния здоровья. Полноценное питание, достаточный сон и снижение уровня стресса положительно влияют на иммунную систему и помогают уменьшить частоту рецидивов. При хроническом течении важно периодически консультироваться с врачом для своевременной коррекции ухода и лечения.
Популярные вопросы и ответы
- Как быстро снять зуд при дерматите?
Чтобы уменьшить зуд, следует устранить контакт с возможным аллергеном, нанести эмольиент или увлажняющий крем без ароматизаторов и обеспечить коже прохладу (например, компресс). При выраженном зуде врач может рекомендовать местные противовоспалительные средства или антигистаминные препараты.
- Как определить, что провоцирует аллергический дерматит?
Нужно проанализировать, после чего появились симптомы: новая косметика, бытовая химия, украшения, перчатки, лекарственные средства. Для точного установления причины врач может назначить аппликационные (patch) тесты, которые помогают определить конкретный аллерген.
- Сколько времени длится аллергический дерматит?
Легкие формы могут исчезать в течение нескольких дней или 1–2 недель после устранения аллергена. Если контакт продолжается или заболевание имеет хронический характер, симптомы могут длиться дольше или периодически повторяться.