|
Чи завжди легко диференціювати цукровий діабет першого та другого типів? Інколи діагноз очевидний, а інколи лише здається очевидним. Розглянемо як це буває на прикладі клінічного випадку.
Пацієнт: Чоловік, вік 37 років. Поступив в діабетологічне відділення для стаціонарного лікування зі скаргами на:
- нудоту;
- періодичні гіпоглікемічні стани;
- підвищений апетит.
- Anamnesis morbi:
Цукровий діабет діагностовано 5 років тому, коли хворий звернувся до терапевта з приводу ГРВІ. Лікар звернув увагу на надмірну спрагу пацієнта, призначив додаткові дослідження та скерував до ендокринолога.
Були проведені лабораторні дослідження.
- Глюкоза крові натще - 15,7 ммоль/л;
- HbAlc – 11,16 %,
- Ацетон сечі 2 од.
Зі слів хворого: вагу не втрачав, турбували лише загальна слабкість та надмірна спрага.
Постає питання: Який діагноз ви б встановили пацієнту?
- Цукровий діабет тип 1
- Цукровий діабет тип 1 (LADA)
- Цукровий діабет тип 2
- Інші типи цукрового діабету (MODY)
Хворому було встановлено діагноз: Цукровий діабет тип 1, вперше виявлений, стан декомпенсації. Діабетичний кетоацидоз.
- Від госпіталізації пацієнт категорично відмовився через роботу та сімейні обставини.
- Призначено інсулінотерапію в амбулаторних умовах: Фармасулін Н та Фармасулін НNP в загальній дозі 40 од/добу.
- Пацієнт пройшов заняття в школі самоконтролю, придбав глюкометр, а згодом Libre.
- Дієти не дотримувався, щодня вживав солодощі.
- На фоні прийому інсуліну хворий додав у вазі 15 кг за 5 років. Після чого прийняв рішення більш ретельно дотримуватись дієтичного режиму, внаслідок чого схуд на 3 кг за 2 міс.
- З’явились часті гіпоглікемічні стани та кетони в сечі.
- Пацієнта було госпіталізовано до діабетологічного відділення.
Тактика лікування на момент звернення:
-
Хворого госпіталізовано. Призначено інфузійну терапію, сорбенти (Ентеросгель), ферментні препарати.
-
Проведено первинне обстеження та отримано наступні результати:
- загальні аналізи крові та сечі в межах референтних значень;
- креатинін – 87,6 мкмоль/л; ШКФ – 97 мл/хв/1,73м2
- печінкові проби у межах референтних значень.
-
З хворим проведено бесіду про необхідність дотримання дієти та розраховано кількість необхідних ХО. Після чого у пацієнта збільшилась кількість гіпоглікемічних станів.
-
Поступово зменшено дозу інсуліну (початкова доза при госпіталізації - 40 од/добу), потім відмінено Фармасулін Н та переведено пацієнта з Фармасуліну HNP на інсулін Гларгін 300 у дозі 4 од ввечері. Гіпоглікемічні стани на фоні прийому Гларгіну 300 - 4 од/добу тривали.
Можливі причини гіпоглікемій у пацієнтів з цукровим діабетом типу 1.
- Розвиток діабетичної нефропатії.
- Хронічне передозування інсуліну.
- Недостатня кількість вуглеводів у вживаній їжі.
- Фізичні навантаження без належного корегування дози інсуліну та кількості вуглеводів, що вживаються.
- Гіпотиреоз.
- Хронічна недостатність наднирників (хвороба Адісона).
Для дообстеження були виконані наступні лабораторні дослідження та отримані результати:
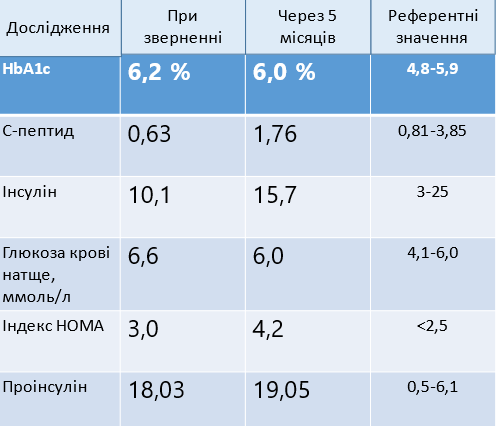
- Глікований гемоглобін – 6,2%;
- С-пептид – 0,65 нг/мл (0,81-3,85);
- Сечова кислота – 428 мкмоль/л (210-420);
- ТТГ – 1,088 мкОд/мл (0,4-4,0);
- Кортизол – 11,7 мкг/дл (4,3-22,4);
- Інсулін – 10,1 мОд/л (3-25);
- Глюкоза – 6,6 ммоль/л (4,1-6,0);
- Індекс НОМА – 3,0 (< 2,5).
Наступні питання, які потрібно вирішити:
Чи потрібен даному пацієнту інсулін?
(Гларгін 4 од/добу)
Чи можна пацієнту з Цукровим діабетом тип 1 відмінити інсулін?
(С-пептид – 0,65 нг/мл)
А якщо це не Цукровий діабет тип 1?
Як довести, що 5 років тому діагноз було встановлено не вірно?
Диференційна діагностика цукрового діабету у дорослих (ADA 2024).
- Диференційна діагностика типу цукрового діабету важлива, оскільки тактика лікування різна.
- Традиційні уявлення про те, що діабет 2 типу зустрічається лише у людей старшого віку, а діабет 1 типу – у дітей та молоді не є точними, оскільки обидва захворювання зустрічаються в усіх вікових групах.
- Особливості, які класично асоціюються з діабетом 1 типу, такі як кетоацидоз, осмотичні симптоми, сімейний анамнез не завжди підтверджують діагноз цукрового діабету типу 1, оскільки люди з цукровим діабетом 2 типу можуть мати діабетичний кетоацидоз.
Визначення антитіл.
Спершу визначають Антитіла глутамінокислої декарбоксилази (GADA).
У разі негативного результату, слід визначити:
Антитіла до тирозинфосфатази (IA-2) та/або антитіла до транспортера цинку 8 (ZnT8).
У осіб, які не отримували інсулінотерапію, визначають Антитіла до інсуліну.
Важливо!
- У пацієнтів віком < 35 років, які не мають клінічних ознак діабету 2 типу або моногенного діабету, негативний результат не виключає діагноз діабету 1 типу, оскільки 5–10 % людей з діабетом 1 типу не мають антитіл.
- Жодна клінічна ознака окремо не підтверджує діабет 1 типу.
С-пептид
-
Дослідження C-пептиду доцільно проводити пацієнтам, які отримують лікування інсуліном.
- Випадкова проба (з одночасним вмістом глюкози) протягом 5 годин після їжі може замінити тест на стимуляцію С-пептидом.
- Якщо результат ≥ 1,8 нг/мл, обставини тестування не мають значення.
- Якщо результат < 1,8 нг/мл, а одночасний рівень глюкози становить < 4,0 ммоль/л людина, можливо, голодувала. Детально розпитайте про це пацієнта та проведіть повторне тестування.
- Результати, що показують дуже низькі рівні < 0,24 нг/мл не потребують повторення.
-
Якщо людина отримує інсулінотерапію, С-пептид необхідно виміряти перед відміною інсуліну, щоб виключити його дефіцит.
-
Не перевіряйте C-пептид протягом 2 тижнів після важких гіперглікемічних станів.
-
Значення С-пептиду 0,6–1,8 нг/мл зазвичай відповідають діабету 1 типу, але можуть виникати у пацієнтів з цукровим діабетом типу 2, особливо у людей із нормальним або низьким ІМТ з великим стажем цукрового діабету та потребують лікування інсуліном.
Зазвичай для цукрового діабету 2 типу вважається характерним:
- збільшення ІМТ (≥ 25 кг/м 2 );
- відсутність втрати ваги;
- відсутність кетоацидозу;
- менш виражену гіперглікемію;
- сімейний анамнез;
- ознаки метаболічного синдрому;
- відсутність сімейного анамнезу аутоімунних захворювань.
Щоб підтвердити діагноз Цукрового діабету 1-го типу, було проведено визначення 5 видів антитіл.
- Антитіла до глутамінокислої декарбоксилази (GADA) - < 5 Од/мл (< 10,0)
- Антитіла до тирозинфосфатази (IA-2) - < 10,0 Од/мл ( < 10,0)
- Антитіла до транспортера цинку 8 (ZnT8) - < 10,0 Од/мл ( < 15,0)
- Антитіла до інсуліну – 3,2 Од/мл (< 10,0)
- Антитіла до острівцевого апарату підшлункової залози (ICA) – нег
Після отримання результату виникли нові запитання:
Чи можемо ми на основі негативного результату усіх 5 видів антитіл, через п’ять років після дебюту захворювання спростувати діагноз Цукрового діабету 1 типу?
Чи можемо ми відмінити хворому інсулін, який він отримує протягом п’яти років?
Пацієнту було проведено визначення проінсуліну інтактного - маркеру синтезу інсуліну.
Проінсулін – 18,03 пмоль/л (0,5-6,1).
Лікування
Пацієнту відмінено інсулінотерапію та рекомендовано контроль глюкози крові та кетонів у сечі.
Пацієнт проконсультований дієтологом з рекомендаціями щодо правильного харчування, розраховано необхідну кількість ХО.
Протягом п`яти місяців пацієнт не приймав інсуліну та жодних цукрознижувальних препаратів.
Схуд на 15 кг (повернув вагу, яка була в нього до того, як діагностували цукровий діабет).
До лікування хворому було додано Метформін у дозі 1000/добу.
Глікемічний профіль (глюкометром):
- 8.00 – 6,1 ммоль/л
- 13.00 – 5,8 ммоль/л
- 18.00 – 6,4 ммоль/л
|



